Antimicrobial resistance of bacteria from intensive care units: surveillance report from Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
-
摘要:
目的 了解2012—2021年湖南省细菌耐药监测网网点医院重症监护病房(ICU)患者临床分离菌株分布情况及对抗菌药物的敏感性。 方法 按照全国细菌耐药监测网方案, 应用WHONET 2022软件对所有湖南省耐药监测网成员单位上报的ICU临床分离细菌及药敏结果数据进行分析。 结果 2012—2021年各年份湖南省细菌耐药监测网成员单位ICU分离细菌总数为5 777~22 369株, 其中革兰阴性菌每年占比为76.1%~78.0%。金黄色葡萄球菌一直稳居每年分离的革兰阳性菌之首。革兰阴性菌中, 居前5位的细菌分别为鲍曼不动杆菌、肺炎克雷伯菌、大肠埃希菌、铜绿假单胞菌和嗜麦芽窄食单胞菌。耐甲氧西林金黄色葡萄球菌检出率呈逐年下降趋势, 未发现对万古霉素、替考拉宁及利奈唑胺耐药的葡萄球菌属细菌。耐万古霉素粪肠球菌检出率为0.6~1.1%, 耐万古霉素屎肠球菌检出率为0.6%~2.2%。大肠埃希菌、肺炎克雷伯菌对亚胺培南的耐药率分别为3.1%~5.7%、7.7%~20.9%。铜绿假单胞菌、鲍曼不动杆菌对亚胺培南耐药率分别为24.6%~40.1%、76.1%~80.9%, 耐碳青霉烯类铜绿假单胞菌检出率呈逐年下降趋势, 鲍曼不动杆菌对多黏菌素B保持了较高的敏感性, 耐药率<10%。 结论 ICU临床分离菌对常见抗菌药物的耐药形势较严峻, 尤其是耐碳青霉烯类肠杆菌目细菌在2019年后有升高趋势, 需要加强细菌耐药监测, 开展多学科联动。 -
关键词:
- 病原菌 /
- 耐药性 /
- 重症监护病房 /
- 耐碳青霉烯类革兰阴性菌 /
- 湖南省细菌耐药监测网
Abstract:Objective To investigate the distribution and antimicrobial susceptibility of clinically isolated bacteria from intensive care units (ICUs) in hospitals of Hunan Province Antimicrobial Resistance Surveillance System from 2012 to 2021. Methods According to China Antimicrobial Resistance Surveillance System, data of clinically isolated bacterial strains and antimicrobial susceptibility testing results of bacteria from ICUs reported by all member units of Hunan Province Antimicrobial Resistance Surveillance System were analyzed with WHONET 2022 software. Results From 2012 to 2021, the total number of bacteria isolated from ICUs of member units of the Hunan Province Antimicrobial Resistance Surveillance System was 5 777-22 369, with Gram-negative bacteria accounting for 76.1%-78.0% annually. Staphylococcus aureus ranked first among isolated Gram-positive bacteria each year. The top 5 bacteria among Gram-negative bacteria were Acinetobacter baumannii, Klebsiella pneumoniae, Escherichia coli, Pseudomonas aeruginosa, and Stenotrophomonas maltophilia. Detection rate of methicillin-resistant Staphylococcus aureus showed a downward trend year by year. No Staphylococcus spp. were found to be resistant to vancomycin, teicoplanin and linezolid. Detection rates of vancomycin-resistant Enterococcus faecalis and vancomycin-resistant Enterococcus faecium were 0.6-1.1% and 0.6%-2.2%, respectively. Resistance rates of Escherichia coli and Klebsiella pneumoniae to imipenem were 3.1%-5.7% and 7.7%-20.9%, respectively. Resistance rates of Pseudomonas aeruginosa and Acinetobacter baumannii to imipenem were 24.6%-40.1% and 76.1%-80.9%, respectively. Detection rates of carbapenem-resistant Pseudomonas aeruginosa declined year by year. Acinetobacter baumannii maintained high susceptibility to polymyxin B, with resistance rate < 10%. Conclusion Antimicrobial resistance of bacteria from ICUs is serious. Carbapenem-resistant Enterobacteriales has an upward trend after 2019. It is nece-ssary to strengthen the surveillance of bacterial resistance and carry out multidisciplinary collaboration. -
细菌耐药问题已成为全球卫生挑战,已经进入“后抗生素时代”,以美国为例,因细菌耐药导致的医疗支出年度成本高达550亿美元[1]。细菌耐药问题是全球大部分重症监护病房(intensive care unit, ICU)面临的现实,尤其是多重耐药革兰阴性菌是ICU的主要挑战[2]。感染是ICU患者发病和死亡的重要原因,ICU患者由于经常接受各种侵入性操作,如插管、机械通气和血管置管等,导致其物理屏障受损,同时,ICU患者经常使用镇静剂、肌肉松弛剂等药物也导致其感染风险增加。而导致ICU患者严重感染的机会性病原体大多数为ESKAPE(屎肠球菌、金黄色葡萄球菌、肺炎克雷伯菌、鲍曼不动杆菌、铜绿假单胞菌),ESKAPE在多重耐药性的加强下,已经具有侵袭性暴发的能力,可迫使ICU关闭。在ICU,黏菌素、碳青霉烯类药物和替加环素是治疗多重耐药菌感染经常使用的抗菌药物,然而,细菌耐药率的惊人上升则是由质粒介导的可移动耐药基因在微生物群中的水平传播所推动,这形成了细菌耐药的恶性循环[3]。细菌耐药监测工作是遏制耐药菌流行播散的基础工作。本研究旨在了解2012—2021年湖南省细菌耐药监测网ICU患者分离的常见细菌分布及其耐药情况,为临床合理用药、减少ICU患者医院感染提供科学依据。
1. 资料与方法
1.1 数据来源
全部监测数据来自2012—2021年湖南省细菌耐药监测网成员单位。各监测网点医院将细菌耐药监测数据从医院信息系统、药敏测定系统直接导入或手工录入WHONET软件,通过湖南省细菌耐药监测网上报,要求上报细菌药敏的最低抑菌浓度值或抑菌圈直径。经数据审核,2012—2021年纳入数据分析的医院数分别为162、162、166、164、161、163、163、166、165、162所。
1.2 技术方案
细菌鉴定方法、质控菌株选择及测试抗菌药物种类参照全国细菌耐药监测网(CARSS) 技术方案执行。细菌药敏试验结果按照美国临床实验室标准化协会(Clinical & Laboratory Standards Institute, CLSI)推荐的抗微生物药物敏感性试验执行标准2021年版(M100第31版)进行判断[4],结果分为敏感(S)、耐药(R)、中介/剂量依赖性敏感(I/SDD)3种情况,其中头孢哌酮/舒巴坦无药敏解释折点,参照头孢哌酮折点判断[5-6]。多黏菌素B折点参考欧盟药敏试验标准委员会(European Committee on Antimicrobial Susceptibility Testing, EUCAST)推荐折点[7]。替加环素折点判断采用美国食品药品监督管理局(Food and Drug Administration, FDA)的标准[8]。因篇幅的限制,结果中I/SDD未列出。
1.3 统计分析
依据每例患者送检相同类型标本统计第一株菌的原则,剔除重复菌株。应用WHONET 2022软件进行药敏结果分析。
2. 结果
2.1 细菌数量、种类及来源
2.1.1 湖南省细菌耐药监测网细菌分离总情况及ICU细菌分离情况
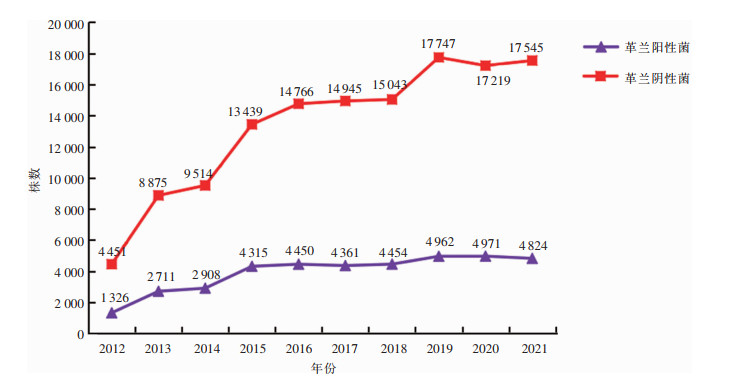
2012—2021年,纳入分析的临床分离细菌由82 759株增加至312 914株,除2020年外,逐年增加。ICU患者分离细菌从2012年的5 777株上升至2021年的22 369株,呈上升趋势。见图 1。
2.1.2 ICU菌株构成
2012—2021年,ICU分离的细菌以革兰阴性菌为主,占比为76.1%~78.0%,革兰阳性菌占比为22.0%~23.9%。革兰阳性菌中有代表性的5种菌株每年占比会有波动,但均稳定在前7位,其中金黄色葡萄球菌更是一直稳居首位;另外两种未列入表中的菌株为溶血葡萄球菌和人葡萄球菌,也稳居每年的前7位。革兰阴性菌中居前5位的细菌分别为鲍曼不动杆菌(16.8%~20.3%),肺炎克雷伯菌(13.3%~19.1%),大肠埃希菌(10.2%~10.6%),铜绿假单胞菌(9.8%~13.8%)和嗜麦芽窄食单胞菌(3.9%~5.1%)。2012—2019年鲍曼不动杆菌一直居首位,肺炎克雷伯菌次之,从2020年开始,肺炎克雷伯菌超过鲍曼不动杆菌成为分离率第1位的细菌。见表 1。
表 1 2012—2021年湖南省细菌耐药监测网ICU分离主要细菌构成情况Table 1 Constituent of major bacteria from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021细菌 2012—2013年(n=17 363) 2014—2015年(n=30 176) 2016—2017年(n=38 522) 2018—2019年(n=42 206) 2020—2021年(n=44 559) 株数 构成比(%) 株数 构成比(%) 株数 构成比(%) 株数 构成比(%) 株数 构成比(%) 革兰阳性菌 4 037 23.3 7 223 23.9 8 811 22.9 9 416 22.3 9 795 22.0 金黄色葡萄球菌 1 502 8.7 2 279 7.6 2 388 6.2 2 478 5.9 2 833 6.4 表皮葡萄球菌 550 3.2 1 069 3.5 1 232 3.2 1 238 2.9 1 073 2.4 屎肠球菌 361 2.1 908 3.0 1 366 3.5 1 487 3.5 1 678 3.8 粪肠球菌 250 1.4 399 1.3 479 1.2 478 1.1 648 1.5 肺炎链球菌 178 1.0 510 1.7 698 1.8 787 1.9 517 1.2 革兰阴性菌 13 326 76.7 22 953 76.1 29 711 77.1 32 790 77.7 34 764 78.0 鲍曼不动杆菌 3 103 17.9 6 124 20.3 7 098 18.4 7 345 17.4 7 468 16.8 肺炎克雷伯菌 2 310 13.3 4 455 14.8 6 409 16.6 7 184 17.0 8 525 19.1 大肠埃希菌 1 768 10.2 3 170 10.5 3 979 10.3 4 397 10.4 4 732 10.6 铜绿假单胞菌 2 394 13.8 3 402 11.3 4 061 10.5 4 329 10.3 4 375 9.8 嗜麦芽窄食单胞菌 686 4.0 1 176 3.9 1 766 4.6 2 139 5.1 2 230 5.0 2.2 分离主要革兰阳性菌药敏结果
2.2.1 葡萄球菌属
2012—2021年,耐甲氧西林金黄色葡萄球菌(MRSA)的检出率呈下降趋势。MRSA对各抗菌药物的耐药率均高于甲氧西林敏感金黄色葡萄球菌(MSSA)。未发现对万古霉素、替考拉宁和利奈唑胺耐药的金黄色葡萄球菌和凝固酶阴性葡萄球菌。见表 2~4。
表 2 2012—2021年湖南省细菌耐药监测网ICU分离金黄色葡萄球菌的药敏结果Table 2 Antimicrobial susceptibility testing results of Staphylococcus aureus from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 青霉素G 1 389 95.4 4.6 2 235 95.1 4.9 2 290 94.8 5.2 2 253 92.3 7.7 2 654 92.4 7.6 苯唑西林 1 365 57.6 42.4 2 153 49.0 51.0 2 251 42.1 57.9 2 272 32.6 67.4 2 613 30.6 69.4 阿米卡星 344 20.6 68.3 330 11.2 81.2 419 13.8 83.3 361 5.8 92.0 370 1.9 96.5 庆大霉素 1 339 46.7 45.8 2 208 35.3 61.4 2 357 25.1 72.9 2 438 12.9 85.3 2 741 12.4 86.1 万古霉素 1 408 0 100 2 217 0 100 2 294 0 100 2 371 0 100 2 688 0 100 替考拉宁 431 0 100 722 0 100 618 0 100 761 0 100 1 026 0 100 利奈唑胺 1 195 0 100 2 018 0 100 2 274 0 100 2 344 0 100 2 681 0 100 红霉素 1 434 60.2 27.4 2 158 53.3 38.2 2 303 51.8 44.1 2 438 48.8 48.9 2 751 46.0 51.9 克林霉素 1 369 53.5 40.3 2 180 41.7 55.5 2 317 34.3 63.8 2 392 26.3 71.3 2 726 25.7 73.0 左氧氟沙星 1 040 44.1 40.9 1 752 37.6 55.0 1 842 30.7 67.8 2 061 17.2 81.8 2 605 17.2 81.5 呋喃妥因 525 1.1 96.4 1 256 2.0 94.4 1 366 1.0 98.1 1 515 0.5 98.9 1 609 0.5 99.2 复方磺胺甲 
1 183 29.6 70.4 2 040 25.8 74.2 2 274 17.6 82.4 2 314 8.3 91.7 2 623 7.1 92.9 利福平 1 384 32.3 62.3 2 215 27.3 70.2 2 377 16.8 81.6 2 338 8.3 89.6 2 684 3.7 94.4 表 3 2012—2021年湖南省细菌耐药监测网ICU分离MRSA与MSSA的药敏结果(%)Table 3 Antimicrobial susceptibility testing results of MRSA and MSSA from ICUs, Hunan Province Antimicrobial Resis-tance Surveillance System, 2012-2021 (%)抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 MRSA MSSA MRSA MSSA MRSA MSSA MRSA MSSA MRSA MSSA R S R S R S R S R S R S R S R S R S R S 阿米卡星 26.5 60.0 4.5 91.0 16.6 72.8 2.6 94.8 25.1 69.4 1.4 98.6 13.7 81.5 0.4 99.1 30.6 69.4 35.4 99.6 庆大霉素 74.9 16.9 21.4 72.4 67.2 29.7 11.9 84.8 51.8 39.0 4.7 45.0 30.7 55.5 3.9 81.3 6.5 88.9 3.3 95.3 万古霉素 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 替考拉宁 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 利奈唑胺 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 红霉素 75.1 9.7 35.7 45.0 69.8 18.3 35.8 53.4 77.8 16.2 32.8 64.7 77.0 20.0 34.2 64.0 80.2 18.1 30.9 66.8 克林霉素 74.7 20.9 32.7 60.0 64.3 32.8 23.8 73.4 59.5 38.5 14.7 83.2 53.0 46.0 13.1 85.0 57.4 41.3 11.0 87.7 左氧氟沙星 61.1 16.5 13.6 64.3 66.7 22.3 10.0 78.5 63.4 34.0 6.3 92.2 40.2 57.5 5.9 93.3 41.6 56.5 6.3 92.6 呋喃妥因 2.2 93.0 0 99.6 2.6 92.8 0.2 99.1 2.0 96.0 0.1 99.5 1.4 97.8 0 99.5 1.5 97.9 0 99.8 复方磺胺甲 
32.9 66.6 25.2 74.6 32.4 67.6 20.3 79.7 23.0 77.0 14.0 86.0 12.8 87.2 6.2 93.8 10.4 89.6 5.6 94.4 利福平 53.4 41.7 16.4 78.0 53.2 44.1 8.7 88.9 37.4 59.8 1.5 97.8 22.0 73.1 0.9 98.5 8.8 86.8 0.7 98.6 表 4 2012—2021年湖南省细菌耐药监测网ICU分离凝固酶阴性葡萄球菌的药敏结果Table 4 Antimicrobial susceptibility testing results of coagulase-negative Staphylococcus from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 青霉素G 1 237 93.2 6.8 2 586 93.5 6.5 3 081 94.5 5.5 3 180 94.1 5.9 2 936 94.1 5.9 苯唑西林 1 292 77.6 22.4 2 534 82.7 17.3 3 131 83.1 16.9 3 249 83.0 17.0 2 968 81.7 18.3 阿米卡星 77 9.1 84.4 218 3.2 29.8 494 1.4 13.2 481 1.5 13.5 349 2.0 18.6 庆大霉素 1 245 32.3 54.7 2 518 34.4 56.2 3 182 34.3 57.8 3 389 29.3 61.8 3 114 29.1 61.8 万古霉素 1 326 0 100 2 589 0 100 1 996 0 100 3 314 0 100 3 076 0 100 替考拉宁 203 0 100 559 0 100 736 0 100 1 021 0 100 1 247 0 100 利奈唑胺 1 174 0 100 2 337 0 100 3 103 0 100 3 270 0 100 3 025 0 100 红霉素 1 320 77.0 15.5 2 591 80.0 15.7 3 175 79.8 17.6 3 348 78.5 19.3 3 069 76.7 21.5 克林霉素 1 265 44.6 50.2 2 534 44.7 51.0 3 096 41.7 55.2 3 298 35.3 62.1 3 052 33.0 65.8 左氧氟沙星 866 52.7 38.0 1 999 55.6 40.3 2 592 58.8 38.2 2 876 55.9 41.4 2 902 59.9 37.5 呋喃妥因 736 1.9 96.3 1 817 2.1 96.4 1 985 2.2 96.6 2 235 1.1 98.0 1 829 1.6 97.5 复方磺胺甲 
1 191 60.9 39.1 2 464 51.2 48.7 3 115 48.8 51.2 3 267 40.5 59.5 2 987 34.2 65.8 利福平 1 322 19.1 78.0 2 559 20.6 77.4 3 201 17.8 80.7 3 316 15.8 83.1 3 089 13.8 85.2 2.2.2 肠球菌属
2012—2021年粪肠球菌对氨苄西林、替考拉宁、万古霉素和利奈唑胺的耐药率分别为12.7%~25.2%、0.5%~3.5%、0.6%~1.1%、0.6%~2.1%。2012—2021年屎肠球菌对替考拉宁、万古霉素和利奈唑胺的耐药率分别为0~2.5%、0.6%~2.2%、0.4%~2.0%。总体而言,屎肠球菌对检测抗菌药物的耐药率要高于粪肠球菌。见表 5、6。
表 5 2012—2021年湖南省细菌耐药监测网ICU分离粪肠球菌的耐药情况Table 5 Antimicrobial susceptibility testing results of Enterococcus faecalis from ICUs, Hunan Province Antimicrobial Resis-tance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 青霉素 204 21.6 349 20.6 429 19.1 437 25.2 617 14.3 氨苄西林 204 14.2 372 20.7 445 18.7 460 25.2 630 12.7 高浓度庆大霉素 121 20.7 254 26.0 337 26.1 321 33.6 443 28.0 高浓度链霉素 60 23.3 100 14.0 174 8.0 187 7.5 246 5.7 万古霉素 233 0.9 393 1.0 475 0.6 475 1.1 636 0.6 替考拉宁 113 2.7 121 2.5 184 0.5 202 3.5 287 2.1 利奈唑胺 167 0.6 327 2.1 449 0.7 428 1.9 595 1.2 左氧氟沙星 212 23.6 336 23.5 431 12.8 367 34.6 594 27.8 呋喃妥因 149 8.0 249 9.2 254 7.5 354 17.2 426 7.3 利福平 65 47.7 102 30.4 163 19.0 180 17.2 166 18.7 表 6 2012—2021年湖南省细菌耐药监测网ICU分离屎肠球菌的耐药情况Table 6 Antimicrobial susceptibility testing results of Enterococcus faecium from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 青霉素 313 90.1 806 87.5 1 186 92.7 1 379 92.1 1 638 92.4 氨苄西林 308 91.9 842 85.3 1 272 91.3 1 391 90.4 1 627 91.2 高浓度庆大霉素 162 44.4 624 40.9 924 43.0 975 36.2 1 170 33.0 高浓度链霉素 102 13.7 248 5.6 502 2.8 637 2.2 757 1.8 万古霉素 336 1.5 898 2.2 1 335 1.4 1 468 0.6 1 663 1.3 替考拉宁 112 0 273 2.2 469 1.5 448 2.5 679 1.6 利奈唑胺 231 0.9 749 2.0 1 229 1.2 1 360 0.4 1 583 0.4 左氧氟沙星 312 81.7 766 82.2 1 101 90.6 1 282 87.4 1 559 90.4 呋喃妥因 178 47.2 512 46.1 957 63.5 1 205 64.4 1 271 72.9 利福平 98 31.6 254 12.2 437 7.1 363 8.5 456 6.8 2.3 分离主要革兰阴性菌药敏结果
2.3.1 肠杆菌目细菌
2012—2021年肺炎克雷伯菌对头孢他啶、头孢曲松和头孢噻肟的耐药率分别为29.5%~32.9%、35.9%~53.3%、37.7%~70.4%,对亚胺培南、美罗培南和厄他培南的耐药率分别为7.7%~20.9%、8.7%~22.3%、11.5%~17.4%,对碳青霉烯类耐药率均是2021年最高。对替加环素保持较高的敏感率,耐药率均 < 10%。见表 7。
表 7 2012—2021年湖南省细菌耐药监测网ICU分离肺炎克雷伯菌的药敏结果Table 7 Antimicrobial susceptibility testing results of Klebsiella pneumoniae from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 氨苄西林/舒巴坦 1 673 44.8 44.4 3 514 49.4 41.5 5 093 45.7 46.2 4 508 42.6 49.2 5 547 38.9 53.3 哌拉西林/他唑巴坦 2 008 13.0 78.5 4 263 18.5 76.4 6 173 21.1 75.3 7 037 21.2 74.3 8 425 22.7 74.1 头孢唑林 1 445 38.8 61.2 2 988 41.0 59.0 3 245 46.0 54.0 4 321 35.4 64.6 4 409 36.6 63.4 头孢呋辛 1 344 44.1 47.9 2 528 49.5 46.9 3 378 46.2 51.2 4 562 41.8 55.6 5 615 37.3 60.6 头孢他啶 1 964 31.1 62.6 4 028 31.8 63.1 5 874 32.9 62.8 6 510 30.9 65.1 8 025 29.5 67.4 头孢曲松 1 699 53.3 44.5 3 594 53.3 45.6 5 592 46.1 30.8 6 268 42.1 57.4 6 895 35.9 63.5 头孢噻肟 552 61.1 35.0 908 70.4 28.1 563 51.0 48.3 528 37.7 57.8 457 45.3 53.0 头孢吡肟 1 421 47.2 39.4 3 863 39.1 39.0 5 434 37.7 57.5 6 971 31.6 63.8 8 172 30.4 65.8 头孢哌酮/舒巴坦 432 9.0 79.6 1 340 20.3 71.3 2 146 21.6 70.8 4 439 22.4 71.8 6 461 24.3 71.7 头孢西丁 1 272 21.7 71.5 2 658 28.0 66.8 3 575 28.0 68.9 4 880 25.7 71.5 5 644 23.5 74.5 氨曲南 1 843 42.1 52.4 3 463 44.1 53.6 4 625 38.3 58.3 4 085 35.7 62.1 5 358 34.7 63.4 亚胺培南 1 437 7.7 89.8 3 383 13.2 83.8 4 785 17.5 81.2 5 481 17.6 80.4 6 520 20.9 77.0 美罗培南 712 8.7 89.2 2 395 10.4 87.8 3 444 15.3 83.8 3 919 16.3 82.7 5 600 22.3 77.1 厄他培南 654 11.5 87.0 1 770 15.4 72.8 2 668 14.7 84.9 3 240 13.7 85.6 3 776 17.4 82.2 阿米卡星 2 113 7.3 90.3 4 369 10.4 88.5 6 379 12.8 86.4 7 043 10.1 89.2 8 396 13.0 86.6 庆大霉素 2 056 29.2 65.5 4 404 29.3 68.0 6 269 25.0 73.1 5 986 22.8 75.6 6 022 21.5 77.2 妥布霉素 1 592 15.2 71.4 3 104 20.2 68.8 4 046 20.1 69.2 3 066 15.6 70.8 3 861 23.2 68.7 替加环素 32 3.1 90.6 122 5.7 65.6 848 5.4 73.7 2 696 6.5 77.6 4 675 9.2 70.0 环丙沙星 2 046 69.6 23.0 4 150 51.9 40.0 5 554 42.1 49.8 4 318 46.2 42.8 4 922 43.9 47.2 左氧氟沙星 2 016 58.2 24.9 4 319 43.8 40.7 6 044 30.3 53.0 6 920 30.5 53.4 8 456 30.8 54.6 呋喃妥因 915 29.7 27.5 2 130 39.0 22.2 2 930 31.8 25.2 2 400 39.4 24.2 3 213 34.5 38.2 复方磺胺甲 
2 018 43.2 56.8 4 304 40.3 59.6 6 147 32.5 67.3 6 880 32.7 67.3 8 140 31.3 68.6 2012—2021年大肠埃希菌对头孢他啶、头孢曲松和头孢噻肟的耐药率分别为28.3%~45.7%、55.6%~78.7%、61.2%~83.2%,对头孢他啶和头孢曲松耐药率呈现逐年下降趋势。2012—2021年大肠埃希菌对亚胺培南、美罗培南和厄他培南的耐药率分别为3.1%~5.7%、3.4%~10.2%、2.3%~4.6%。对替加环素始终保持较高的敏感率,耐药率为0.5%~1.0%。见表 8。
表 8 2012—2021年湖南省细菌耐药监测网ICU分离大肠埃希菌的药敏结果Table 8 Antimicrobial susceptibility testing results of Escherichia coli from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 氨苄西林 1 221 92.5 2.2 2 897 90.1 9.1 3 758 86.7 11.0 3 519 85.7 12.1 3 289 84.9 13.8 氨苄西林/舒巴坦 638 34.8 40.4 2 548 58.6 20.0 3 207 54.7 25.5 2 887 50.0 28.8 3 335 47.5 33.4 哌拉西林/他唑巴坦 1 500 13.6 77.5 3 030 8.5 85.4 3 798 7.3 89.1 4 331 7.6 88.6 4 666 7.6 87.5 头孢唑林 880 60.3 39.7 1 830 64.0 36.0 2 300 54.5 42.1 2 490 57.5 42.5 2 463 56.6 43.4 头孢呋辛 1 031 64.0 27.3 1 612 70.5 24.8 2 020 64.8 32.6 2 614 59.1 37.7 3 246 55.3 41.9 头孢他啶 1 481 45.7 46.7 2 830 37.9 55.7 3 694 31.2 63.0 3 977 29.6 62.9 4 490 28.3 64.3 头孢曲松 1 227 78.7 20.5 2 588 71.5 27.5 3 493 64.0 35.1 3 823 59.8 39.4 4 122 55.6 44.0 头孢噻肟 448 80.6 18.1 511 83.2 15.9 363 79.3 20.4 397 61.2 36.3 289 63.0 35.6 头孢吡肟 1 262 65.3 22.8 2 616 52.8 37.1 3 499 40.8 49.9 4 341 34.1 55.3 4 521 31.8 58.5 头孢哌酮/舒巴坦 324 9.9 75.3 962 9.3 77.2 1 306 10.5 77.1 2 561 10.5 80.5 3 500 10.2 82.2 头孢西丁 992 23.4 63.1 1 734 23.2 68.7 2 098 20.4 73.9 2 835 13.5 81.2 3 313 12.3 82.8 氨曲南 1 417 57.1 33.6 2 559 51.8 43.7 2 853 54.2 43.8 2 589 39.7 57.1 2 793 37.7 58.5 亚胺培南 1 008 5.7 91.5 2 334 3.1 96.1 3 084 3.1 96.4 3 468 3.9 95.3 3 559 3.2 95.8 美罗培南 580 10.2 85.9 1 462 4.5 94.8 2 114 3.4 96.4 2 352 3.4 96.1 2 979 3.9 95.8 厄他培南 366 4.6 95.1 1 285 3.4 96.1 1 861 2.3 97.0 2 240 3.5 95.9 2 293 2.6 97.0 阿米卡星 1 576 6.3 89.0 3 101 4.7 94.1 3 957 2.9 96.2 4 323 2.7 96.3 4 674 2.5 96.8 庆大霉素 1 480 46.4 47.1 3 126 42.1 55.3 3 908 36.0 62.2 3 752 32.7 65.3 3 665 29.5 68.5 妥布霉素 1 099 25.0 53.8 2 229 22.1 56.1 2 535 17.9 62.9 2 040 12.7 65.4 2 010 13.5 68.6 替加环素 / / / 98 1.0 95.9 417 0.5 98.1 1 627 0.5 97.1 2 409 0.9 95.3 环丙沙星 1 479 86.0 10.1 2 922 67.0 26.4 3 536 59.0 30.2 2 752 59.0 25.5 2 603 54.5 27.0 左氧氟沙星 1 368 81.9 7.7 3 005 61.7 19.7 3 793 52.0 25.3 4 239 50.7 25.1 4 685 47.4 27.9 呋喃妥因 621 7.7 79.1 1 628 6.2 82.4 2 041 3.6 88.4 1 772 3.4 86.7 2 039 4.5 90.1 复方磺胺甲 
1 444 64.5 35.4 3 014 61.6 38.3 3 823 53.6 46.4 4 180 53.4 46.5 4 492 50.6 49.2 注:/表示检测株数<30。 2.3.2 不发酵糖的革兰阴性菌
鲍曼不动杆菌2012—2021年对米诺环素和多黏菌素B的耐药率分别是11.6%~19.9%、1.5%~9.0%,除对此两种药物保持较高敏感性之外,对其他药物的耐药率都比较高,2012—2021年鲍曼不动杆菌对亚胺培南和美罗培南的耐药率分别为76.1%~80.9%、73.3%~79.2%,见表 9。2012—2021年铜绿假单胞菌对亚胺培南和美罗培南的耐药率分别为24.6%~40.1%、20.1%~40.6%,且呈现逐年下降趋势。铜绿假单胞菌对阿米卡星和多黏菌素B保持了较高的敏感率,对两者的耐药率分别为7.3%~26.8%、1.2%~6.2%。总体而言,铜绿假单胞菌对各抗菌药物的耐药率呈逐年下降趋势,见表 10。嗜麦芽窄食单胞菌除了2012—2013年对复方磺胺甲
 表 9 2012—2021年湖南省细菌耐药监测网ICU分离鲍曼不动杆菌的药敏结果Table 9 Antimicrobial susceptibility testing results of Acinetobacter baumannii from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
表 9 2012—2021年湖南省细菌耐药监测网ICU分离鲍曼不动杆菌的药敏结果Table 9 Antimicrobial susceptibility testing results of Acinetobacter baumannii from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 氨苄西林/舒巴坦 1 959 65.9 22.0 4 172 76.8 15.0 4 987 77.9 17.5 4 711 75.4 20.0 4 192 68.7 26.3 哌拉西林/他唑巴坦 2 217 69.9 25.0 5 021 47.2 39.6 5 239 78.0 18.4 5 102 75.4 21.3 6 242 79.1 19.7 头孢他啶 2 541 72.0 16.2 5 125 78.9 14.7 6 015 81.4 16.8 6 473 77.9 20.3 7 216 76.9 21.0 头孢吡肟 2 677 69.1 17.8 6 025 80.0 14.6 7 070 81.0 17.5 7 319 76.5 19.2 7 277 73.5 21.0 头孢哌酮/舒巴坦 521 32.8 39.3 1 685 31.3 35.3 2 492 42.5 30.2 4 578 51.6 27.5 5 841 58.1 27.4 亚胺培南 1 833 76.1 20.3 4 289 78.8 19.6 5 639 80.9 16.7 5 749 78.9 18.4 6 024 79.0 19.9 美罗培南 1 558 73.3 12.6 3 286 79.2 14.6 3 444 78.7 18.5 4 144 76.3 20.0 5 982 78.1 20.6 阿米卡星 2 023 56.0 37.7 3 854 64.8 28.1 4 183 68.6 29.0 4 235 59.9 38.1 3 927 59.2 38.7 庆大霉素 2 645 73.1 19.8 6 079 76.8 17.0 6 960 78.6 19.0 5 906 74.7 22.6 4 559 70.1 27.2 妥布霉素 2 003 66.0 27.8 4 668 72.3 23.1 5 166 74.0 21.8 4 964 68.5 24.0 5 825 67.5 28.4 米诺环素 816 11.6 71.0 1 579 14.2 68.4 2 464 12.1 69.8 2 917 17.9 60.1 5 191 19.9 54.8 环丙沙星 2 691 71.1 19.3 6 000 78.8 16.9 6 713 81.7 17.7 6 063 80.8 18.9 6 719 78.5 21.0 左氧氟沙星 2 388 54.4 23.9 5 862 60.6 20.0 6 675 64.0 20.4 6 873 57.9 23.5 7 390 63.8 23.4 多黏菌素B 442 9.0 91.0 965 4.2 95.8 1 487 4.5 95.5 1 411 2.4 97.6 2 697 1.5 98.5 表 10 2012—2021年湖南省细菌耐药监测网ICU分离铜绿假单胞菌的药敏结果Table 10 Antimicrobial susceptibility testing results of Pseudomonas aeruginosa from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 哌拉西林 1 560 56.9 29.3 2 223 45.8 41.8 2 396 31.8 56.5 2 388 24.9 61.1 2 055 22.6 64.4 哌拉西林/他唑巴坦 847 45.1 35.7 3 260 32.2 50.9 3 928 24.5 58.9 4 202 18.7 66.3 4 092 17.4 68.2 头孢他啶 2 096 41.6 47.6 3 098 35.0 56.5 3 682 27.2 65.1 4 023 22.5 70.2 4 196 22.2 71.0 头孢吡肟 2 096 40.9 46.9 3 344 32.2 56.5 3 994 24.4 66.7 4 290 17.9 73.1 4 192 13.4 76.2 头孢哌酮/舒巴坦 510 29.0 56.3 1 238 22.9 61.9 2 696 26.1 64.6 2 974 17.7 67.6 3 124 19.1 68.4 氨曲南 1 658 49.3 34.6 2 354 39.5 43.4 2 697 35.2 49.2 2 956 31.5 51.5 2 649 26.1 57.4 亚胺培南 1 502 40.1 19.0 2 558 35.1 51.6 3 056 32.0 58.0 3 154 25.7 67.6 3 293 24.6 71.4 美罗培南 1 347 40.6 29.5 2 165 35.1 43.5 2 454 32.1 59.8 3 041 24.6 68.6 3 517 20.1 71.9 阿米卡星 2 126 26.8 69.4 3 324 19.8 77.2 4 028 11.9 86.0 4 280 8.0 90.2 4 328 7.3 91.3 庆大霉素 2 036 44.2 50.6 3 359 33.3 62.2 4 010 19.9 75.8 3 654 12.8 83.2 3 048 10.0 86.0 妥布霉素 1 787 42.9 52.8 3 036 33.2 63.8 3 606 19.9 78.2 3 385 11.1 87.1 3 927 9.3 89.6 环丙沙星 2 196 34.8 23.5 3 312 33.5 33.6 3 884 23.9 48.9 3 648 19.4 59.0 4 183 14.9 70.5 左氧氟沙星 1 973 36.0 21.1 3 213 34.1 33.2 3 811 24.7 46.9 4 174 22.4 57.3 4 314 19.8 64.2 多黏菌素B 438 6.2 92.5 656 6.1 91.3 906 3.0 95.1 915 3.2 95.8 1 449 1.2 98.1 表 11 2012—2021年湖南省细菌耐药监测网ICU分离嗜麦芽窄食单胞菌的药敏结果Table 11 Antimicrobial susceptibility testing results of Stenotrophomonas maltophilia from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 替卡西林/克拉维酸 107 39.3 29.0 410 36.6 42.7 754 33.2 43.5 851 29.8 43.5 1 014 32.2 42.5 头孢他啶 540 46.5 42.6 1 000 37.0 48.5 1 425 39.9 51.1 1 610 41.8 47.6 1 615 46.8 45.3 米诺环素 275 6.5 85.5 416 2.4 93.5 1 264 4.9 90.5 1 328 2.8 94.9 1 642 2.0 94.8 氯霉素 162 26.5 45.1 383 18.8 58.0 714 22.1 59.7 856 22.3 57.9 942 21.2 58.4 左氧氟沙星 577 6.2 85.6 1 105 4.7 90.7 1 644 6.7 87.2 2 030 8.6 86.1 2 134 8.8 85.9 复方磺胺甲 
601 13.1 86.9 1 072 9.1 90.3 1 661 7.4 92.3 2 056 7.2 92.3 2 104 5.5 94.0 2.4 重要耐药菌的变迁分析
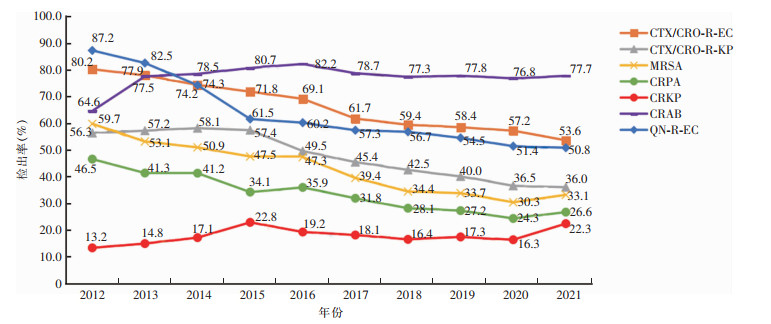
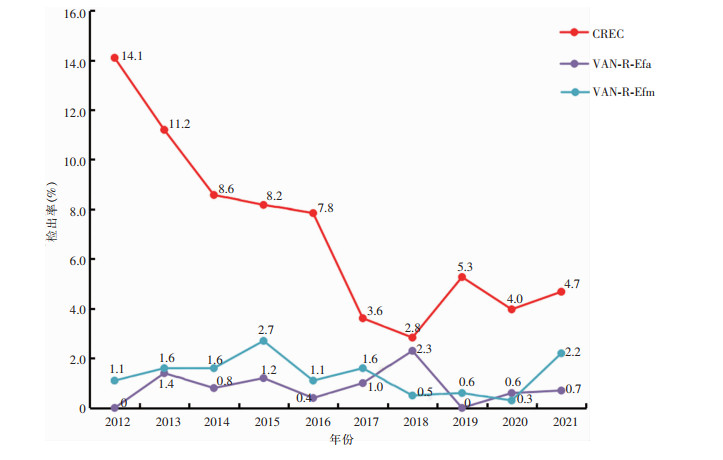
耐第三代头孢菌素类大肠埃希菌(CTX/CRO-R-EC)的检出率从2012年的80.2%下降至2021年的53.6%,呈逐年稳步下降趋势;耐第三代头孢菌素类肺炎克雷伯菌(CTX/CRO-R-KP)检出率2012年为56.3%,2021年下降至36.0%,总体呈现下降趋势。MRSA的检出率从2012年的59.7%下降至2021年的33.1%,呈逐年稳步下降趋势。耐碳青霉烯类大肠埃希菌(CREC)的检出率为2.8%~14.1%,2018年最低,2012年最高;耐碳青霉烯类肺炎克雷伯菌(CRKP)的检出率为13.2%~22.8%,2012年最低,2015年最高;耐碳青霉烯类铜绿假单胞菌(CRPA)的检出率为24.3%~46.5%,2020年最低,2012年最高;耐碳青霉烯类鲍曼不动杆菌(CRAB) 的检出率除了2012年为64.6%之外,其余每年均在80%左右。耐喹诺酮类大肠埃希菌(QN-R-EC)的检出率为50.8%~87.2%,呈逐年下降趋势。耐万古霉素屎肠球菌(VAN-R-Efm) 和耐万古霉素粪肠球菌(VAN-R-Efa)检出率一直较低(≤2.7%)。见图 2、3。
3. 讨论
2012—2021年湖南省细菌耐药监测网ICU患者分离细菌耐药监测结果特点如下:(1)检出的细菌数增幅明显,从2012年的5 777株细菌增至2021年的22 369株,增幅为287.2%,远高于纳入监测网的医院数增幅,2012年监测网纳入数据的医院为167所,2021年为189所医院,医院增幅为13.2%。(2)革兰阳性球菌每年检出的比率稳定在21.6%~24.3%,占比低于中国细菌耐药监测网(CHINET)和CARSS的数据,意味着ICU分离革兰阴性菌占比更高[9-10];革兰阳性菌中金黄色葡萄球菌稳居首位,革兰阴性菌中排名前5位的也稳定为鲍曼不动杆菌、肺炎克雷伯菌、铜绿假单胞菌、大肠埃希菌和嗜麦芽窄食单胞菌,与其他医院ICU分离病原菌分布情况相似[11-12]。(3)MRSA的检出率呈逐年下降趋势,从2012年的59.7%下降至2021年的33.1%,但均高于CARSS同年的数据以及综合性医院报道的检出率[10, 13],耐碳青霉烯类革兰阴性菌的比率也同样高于全国水平,提示ICU分离细菌的耐药率更高。美国一项多中心针对2018—2020年ICU和非ICU分离革兰阴性菌的耐药率报告也指出,ICU无论是产超广谱β-内酰胺酶(ESBLs)细菌、耐碳青霉烯类肠杆菌目细菌(CRE)、多重耐药菌,还是泛耐药菌,比例均显著高于非ICU[14];(4)未检出耐万古霉素、替考拉宁和利奈唑胺的葡萄球菌,肠球菌属对万古霉素的耐药率依然保持极低水平(<3%);(5)肠杆菌目细菌对替加环素依然保持了高敏感性,耐药率均<10%;(6)非发酵革兰阴性菌对多黏菌素B保持了高敏感性,耐药率均<10%。
尽管MRSA的检出率呈现逐年下降趋势,但是总检出率依然很高,如澳大利亚2021年报道的引起菌血症的金黄色葡萄球菌中MRSA的检出率为16.9%[15],而MRSA检出率居欧洲之首的希腊其2012—2016年MRSA的检出率为39%[16]。抗菌药物的过度使用和不合理使用是导致MRSA高检出率的原因[16]。
耐碳青霉烯类革兰阴性菌是世界卫生组织列出的关键优先级别、最需要开发新抗菌药物的细菌。由于ICU患者本身病情重、检出细菌的耐药率比普通病房高的特点[17],碳青霉烯类抗生素是ICU治疗多重耐药菌感染经常使用的抗菌药物,而抗菌药物的选择性压力会促进耐药的产生。从本研究数据可以看出,鲍曼不动杆菌在ICU兼具分离率和耐药率高的特点,CRAB检出率最高的年度可达82.2%。最新一项来自我国全国范围内多中心的针对ICU患者CRAB传播路径和耐药机制的研究[18]显示,71.4%的ICU存在CRAB流行,37.6%的ICU存在克隆传播,D类β-内酰胺酶中的OXA型碳青霉烯酶是CRAB的主要酶型,ST2克隆是主要流行株型,CRAB对黏菌素(0.4%)和替加环素(2.5%)的耐药性极低,但对头孢他啶/阿维巴坦的耐药率很高(70.2%)。尽管CRPA的检出率总体呈现下降趋势,然而耐药情况依然不乐观,世界范围也同样如此。欧洲一项11个国家长时间(2016—2021年)对ICU分离铜绿假单胞菌耐药性监测的前瞻性研究[19]显示,铜绿假单胞菌对亚胺培南的耐药率比我国更高,达48% (EUCAST和CLSI对亚胺培南的折点相同,均为>4 mg/L耐药,具有可比性),而且有13.2% 的铜绿假单胞菌是难治性菌株(即对所有一线药物耐药的菌株,包括经典的抗铜绿假单胞菌β-内酰胺类和氟喹诺酮类抗生素)。CRKP和CREC的检出率低于CRAB和CRPA,2012—2014年的CREC的检出率明显偏高,可能与此期间部分耐药监测单位仅上报CREC有关,导致CREC选择性的增高,需要注意的是CRKP检出率2021年较2020年出现显著升高,与近年来碳青霉烯类抗生素的临床使用量和强度逐年增加有关。
多重耐药菌和泛耐药菌感染是导致ICU患者预后不佳的重要因素,细菌耐药导致的死亡人数到2050年将超过癌症、糖尿病导致的死亡人数,成为人类健康的重要威胁[20]。抗菌药物耐药性是由医疗保健、农业和环境中的抗菌药物暴露驱动的,农业、兽医和医疗部门轻率和过度使用临床相关抗菌药物导致全球抗微生物药物耐药性流行增加[21]。感染控制、卫生设施、获得清洁水、获得有保证的优质抗微生物药物和诊断、旅行及移民情况等都会影响耐药性的传播,应根据耐药机制、微生物、抗微生物药物、宿主和背景全面考虑,尽量减少微生物耐药性,将“同一个健康”理念纳入遏制抗菌药物耐药性行动计划[22-23]。
本研究的局限性是未针对耐万古霉素肠球菌和耐碳青霉烯类革兰阴性菌进行基因型检测,而耐药基因型的检测对于临床抗感染治疗的精准用药和医院感染预防与控制具有重要的价值。另外,本研究为回顾性研究,存在由于某些单位的数据上报人员因为培训不到位导致部分数据质量不高的情况,如2012—2014年CREC的检出率明显偏高即与此阶段的数据存在选择性上报有关。因此,以后在各单位大力推广特殊耐药基因型的检测,加强对细菌耐药监测网点工作人员专业知识的培训应是省细菌耐药监测网需要进一步关注的方向。
-
表 1 2012—2021年湖南省细菌耐药监测网ICU分离主要细菌构成情况
Table 1 Constituent of major bacteria from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
细菌 2012—2013年(n=17 363) 2014—2015年(n=30 176) 2016—2017年(n=38 522) 2018—2019年(n=42 206) 2020—2021年(n=44 559) 株数 构成比(%) 株数 构成比(%) 株数 构成比(%) 株数 构成比(%) 株数 构成比(%) 革兰阳性菌 4 037 23.3 7 223 23.9 8 811 22.9 9 416 22.3 9 795 22.0 金黄色葡萄球菌 1 502 8.7 2 279 7.6 2 388 6.2 2 478 5.9 2 833 6.4 表皮葡萄球菌 550 3.2 1 069 3.5 1 232 3.2 1 238 2.9 1 073 2.4 屎肠球菌 361 2.1 908 3.0 1 366 3.5 1 487 3.5 1 678 3.8 粪肠球菌 250 1.4 399 1.3 479 1.2 478 1.1 648 1.5 肺炎链球菌 178 1.0 510 1.7 698 1.8 787 1.9 517 1.2 革兰阴性菌 13 326 76.7 22 953 76.1 29 711 77.1 32 790 77.7 34 764 78.0 鲍曼不动杆菌 3 103 17.9 6 124 20.3 7 098 18.4 7 345 17.4 7 468 16.8 肺炎克雷伯菌 2 310 13.3 4 455 14.8 6 409 16.6 7 184 17.0 8 525 19.1 大肠埃希菌 1 768 10.2 3 170 10.5 3 979 10.3 4 397 10.4 4 732 10.6 铜绿假单胞菌 2 394 13.8 3 402 11.3 4 061 10.5 4 329 10.3 4 375 9.8 嗜麦芽窄食单胞菌 686 4.0 1 176 3.9 1 766 4.6 2 139 5.1 2 230 5.0 表 2 2012—2021年湖南省细菌耐药监测网ICU分离金黄色葡萄球菌的药敏结果
Table 2 Antimicrobial susceptibility testing results of Staphylococcus aureus from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 青霉素G 1 389 95.4 4.6 2 235 95.1 4.9 2 290 94.8 5.2 2 253 92.3 7.7 2 654 92.4 7.6 苯唑西林 1 365 57.6 42.4 2 153 49.0 51.0 2 251 42.1 57.9 2 272 32.6 67.4 2 613 30.6 69.4 阿米卡星 344 20.6 68.3 330 11.2 81.2 419 13.8 83.3 361 5.8 92.0 370 1.9 96.5 庆大霉素 1 339 46.7 45.8 2 208 35.3 61.4 2 357 25.1 72.9 2 438 12.9 85.3 2 741 12.4 86.1 万古霉素 1 408 0 100 2 217 0 100 2 294 0 100 2 371 0 100 2 688 0 100 替考拉宁 431 0 100 722 0 100 618 0 100 761 0 100 1 026 0 100 利奈唑胺 1 195 0 100 2 018 0 100 2 274 0 100 2 344 0 100 2 681 0 100 红霉素 1 434 60.2 27.4 2 158 53.3 38.2 2 303 51.8 44.1 2 438 48.8 48.9 2 751 46.0 51.9 克林霉素 1 369 53.5 40.3 2 180 41.7 55.5 2 317 34.3 63.8 2 392 26.3 71.3 2 726 25.7 73.0 左氧氟沙星 1 040 44.1 40.9 1 752 37.6 55.0 1 842 30.7 67.8 2 061 17.2 81.8 2 605 17.2 81.5 呋喃妥因 525 1.1 96.4 1 256 2.0 94.4 1 366 1.0 98.1 1 515 0.5 98.9 1 609 0.5 99.2 复方磺胺甲 
1 183 29.6 70.4 2 040 25.8 74.2 2 274 17.6 82.4 2 314 8.3 91.7 2 623 7.1 92.9 利福平 1 384 32.3 62.3 2 215 27.3 70.2 2 377 16.8 81.6 2 338 8.3 89.6 2 684 3.7 94.4 表 3 2012—2021年湖南省细菌耐药监测网ICU分离MRSA与MSSA的药敏结果(%)
Table 3 Antimicrobial susceptibility testing results of MRSA and MSSA from ICUs, Hunan Province Antimicrobial Resis-tance Surveillance System, 2012-2021 (%)
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 MRSA MSSA MRSA MSSA MRSA MSSA MRSA MSSA MRSA MSSA R S R S R S R S R S R S R S R S R S R S 阿米卡星 26.5 60.0 4.5 91.0 16.6 72.8 2.6 94.8 25.1 69.4 1.4 98.6 13.7 81.5 0.4 99.1 30.6 69.4 35.4 99.6 庆大霉素 74.9 16.9 21.4 72.4 67.2 29.7 11.9 84.8 51.8 39.0 4.7 45.0 30.7 55.5 3.9 81.3 6.5 88.9 3.3 95.3 万古霉素 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 替考拉宁 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 利奈唑胺 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 0 100 红霉素 75.1 9.7 35.7 45.0 69.8 18.3 35.8 53.4 77.8 16.2 32.8 64.7 77.0 20.0 34.2 64.0 80.2 18.1 30.9 66.8 克林霉素 74.7 20.9 32.7 60.0 64.3 32.8 23.8 73.4 59.5 38.5 14.7 83.2 53.0 46.0 13.1 85.0 57.4 41.3 11.0 87.7 左氧氟沙星 61.1 16.5 13.6 64.3 66.7 22.3 10.0 78.5 63.4 34.0 6.3 92.2 40.2 57.5 5.9 93.3 41.6 56.5 6.3 92.6 呋喃妥因 2.2 93.0 0 99.6 2.6 92.8 0.2 99.1 2.0 96.0 0.1 99.5 1.4 97.8 0 99.5 1.5 97.9 0 99.8 复方磺胺甲 
32.9 66.6 25.2 74.6 32.4 67.6 20.3 79.7 23.0 77.0 14.0 86.0 12.8 87.2 6.2 93.8 10.4 89.6 5.6 94.4 利福平 53.4 41.7 16.4 78.0 53.2 44.1 8.7 88.9 37.4 59.8 1.5 97.8 22.0 73.1 0.9 98.5 8.8 86.8 0.7 98.6 表 4 2012—2021年湖南省细菌耐药监测网ICU分离凝固酶阴性葡萄球菌的药敏结果
Table 4 Antimicrobial susceptibility testing results of coagulase-negative Staphylococcus from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 青霉素G 1 237 93.2 6.8 2 586 93.5 6.5 3 081 94.5 5.5 3 180 94.1 5.9 2 936 94.1 5.9 苯唑西林 1 292 77.6 22.4 2 534 82.7 17.3 3 131 83.1 16.9 3 249 83.0 17.0 2 968 81.7 18.3 阿米卡星 77 9.1 84.4 218 3.2 29.8 494 1.4 13.2 481 1.5 13.5 349 2.0 18.6 庆大霉素 1 245 32.3 54.7 2 518 34.4 56.2 3 182 34.3 57.8 3 389 29.3 61.8 3 114 29.1 61.8 万古霉素 1 326 0 100 2 589 0 100 1 996 0 100 3 314 0 100 3 076 0 100 替考拉宁 203 0 100 559 0 100 736 0 100 1 021 0 100 1 247 0 100 利奈唑胺 1 174 0 100 2 337 0 100 3 103 0 100 3 270 0 100 3 025 0 100 红霉素 1 320 77.0 15.5 2 591 80.0 15.7 3 175 79.8 17.6 3 348 78.5 19.3 3 069 76.7 21.5 克林霉素 1 265 44.6 50.2 2 534 44.7 51.0 3 096 41.7 55.2 3 298 35.3 62.1 3 052 33.0 65.8 左氧氟沙星 866 52.7 38.0 1 999 55.6 40.3 2 592 58.8 38.2 2 876 55.9 41.4 2 902 59.9 37.5 呋喃妥因 736 1.9 96.3 1 817 2.1 96.4 1 985 2.2 96.6 2 235 1.1 98.0 1 829 1.6 97.5 复方磺胺甲 
1 191 60.9 39.1 2 464 51.2 48.7 3 115 48.8 51.2 3 267 40.5 59.5 2 987 34.2 65.8 利福平 1 322 19.1 78.0 2 559 20.6 77.4 3 201 17.8 80.7 3 316 15.8 83.1 3 089 13.8 85.2 表 5 2012—2021年湖南省细菌耐药监测网ICU分离粪肠球菌的耐药情况
Table 5 Antimicrobial susceptibility testing results of Enterococcus faecalis from ICUs, Hunan Province Antimicrobial Resis-tance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 青霉素 204 21.6 349 20.6 429 19.1 437 25.2 617 14.3 氨苄西林 204 14.2 372 20.7 445 18.7 460 25.2 630 12.7 高浓度庆大霉素 121 20.7 254 26.0 337 26.1 321 33.6 443 28.0 高浓度链霉素 60 23.3 100 14.0 174 8.0 187 7.5 246 5.7 万古霉素 233 0.9 393 1.0 475 0.6 475 1.1 636 0.6 替考拉宁 113 2.7 121 2.5 184 0.5 202 3.5 287 2.1 利奈唑胺 167 0.6 327 2.1 449 0.7 428 1.9 595 1.2 左氧氟沙星 212 23.6 336 23.5 431 12.8 367 34.6 594 27.8 呋喃妥因 149 8.0 249 9.2 254 7.5 354 17.2 426 7.3 利福平 65 47.7 102 30.4 163 19.0 180 17.2 166 18.7 表 6 2012—2021年湖南省细菌耐药监测网ICU分离屎肠球菌的耐药情况
Table 6 Antimicrobial susceptibility testing results of Enterococcus faecium from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 检测株数 R(%) 青霉素 313 90.1 806 87.5 1 186 92.7 1 379 92.1 1 638 92.4 氨苄西林 308 91.9 842 85.3 1 272 91.3 1 391 90.4 1 627 91.2 高浓度庆大霉素 162 44.4 624 40.9 924 43.0 975 36.2 1 170 33.0 高浓度链霉素 102 13.7 248 5.6 502 2.8 637 2.2 757 1.8 万古霉素 336 1.5 898 2.2 1 335 1.4 1 468 0.6 1 663 1.3 替考拉宁 112 0 273 2.2 469 1.5 448 2.5 679 1.6 利奈唑胺 231 0.9 749 2.0 1 229 1.2 1 360 0.4 1 583 0.4 左氧氟沙星 312 81.7 766 82.2 1 101 90.6 1 282 87.4 1 559 90.4 呋喃妥因 178 47.2 512 46.1 957 63.5 1 205 64.4 1 271 72.9 利福平 98 31.6 254 12.2 437 7.1 363 8.5 456 6.8 表 7 2012—2021年湖南省细菌耐药监测网ICU分离肺炎克雷伯菌的药敏结果
Table 7 Antimicrobial susceptibility testing results of Klebsiella pneumoniae from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 氨苄西林/舒巴坦 1 673 44.8 44.4 3 514 49.4 41.5 5 093 45.7 46.2 4 508 42.6 49.2 5 547 38.9 53.3 哌拉西林/他唑巴坦 2 008 13.0 78.5 4 263 18.5 76.4 6 173 21.1 75.3 7 037 21.2 74.3 8 425 22.7 74.1 头孢唑林 1 445 38.8 61.2 2 988 41.0 59.0 3 245 46.0 54.0 4 321 35.4 64.6 4 409 36.6 63.4 头孢呋辛 1 344 44.1 47.9 2 528 49.5 46.9 3 378 46.2 51.2 4 562 41.8 55.6 5 615 37.3 60.6 头孢他啶 1 964 31.1 62.6 4 028 31.8 63.1 5 874 32.9 62.8 6 510 30.9 65.1 8 025 29.5 67.4 头孢曲松 1 699 53.3 44.5 3 594 53.3 45.6 5 592 46.1 30.8 6 268 42.1 57.4 6 895 35.9 63.5 头孢噻肟 552 61.1 35.0 908 70.4 28.1 563 51.0 48.3 528 37.7 57.8 457 45.3 53.0 头孢吡肟 1 421 47.2 39.4 3 863 39.1 39.0 5 434 37.7 57.5 6 971 31.6 63.8 8 172 30.4 65.8 头孢哌酮/舒巴坦 432 9.0 79.6 1 340 20.3 71.3 2 146 21.6 70.8 4 439 22.4 71.8 6 461 24.3 71.7 头孢西丁 1 272 21.7 71.5 2 658 28.0 66.8 3 575 28.0 68.9 4 880 25.7 71.5 5 644 23.5 74.5 氨曲南 1 843 42.1 52.4 3 463 44.1 53.6 4 625 38.3 58.3 4 085 35.7 62.1 5 358 34.7 63.4 亚胺培南 1 437 7.7 89.8 3 383 13.2 83.8 4 785 17.5 81.2 5 481 17.6 80.4 6 520 20.9 77.0 美罗培南 712 8.7 89.2 2 395 10.4 87.8 3 444 15.3 83.8 3 919 16.3 82.7 5 600 22.3 77.1 厄他培南 654 11.5 87.0 1 770 15.4 72.8 2 668 14.7 84.9 3 240 13.7 85.6 3 776 17.4 82.2 阿米卡星 2 113 7.3 90.3 4 369 10.4 88.5 6 379 12.8 86.4 7 043 10.1 89.2 8 396 13.0 86.6 庆大霉素 2 056 29.2 65.5 4 404 29.3 68.0 6 269 25.0 73.1 5 986 22.8 75.6 6 022 21.5 77.2 妥布霉素 1 592 15.2 71.4 3 104 20.2 68.8 4 046 20.1 69.2 3 066 15.6 70.8 3 861 23.2 68.7 替加环素 32 3.1 90.6 122 5.7 65.6 848 5.4 73.7 2 696 6.5 77.6 4 675 9.2 70.0 环丙沙星 2 046 69.6 23.0 4 150 51.9 40.0 5 554 42.1 49.8 4 318 46.2 42.8 4 922 43.9 47.2 左氧氟沙星 2 016 58.2 24.9 4 319 43.8 40.7 6 044 30.3 53.0 6 920 30.5 53.4 8 456 30.8 54.6 呋喃妥因 915 29.7 27.5 2 130 39.0 22.2 2 930 31.8 25.2 2 400 39.4 24.2 3 213 34.5 38.2 复方磺胺甲 
2 018 43.2 56.8 4 304 40.3 59.6 6 147 32.5 67.3 6 880 32.7 67.3 8 140 31.3 68.6 表 8 2012—2021年湖南省细菌耐药监测网ICU分离大肠埃希菌的药敏结果
Table 8 Antimicrobial susceptibility testing results of Escherichia coli from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 氨苄西林 1 221 92.5 2.2 2 897 90.1 9.1 3 758 86.7 11.0 3 519 85.7 12.1 3 289 84.9 13.8 氨苄西林/舒巴坦 638 34.8 40.4 2 548 58.6 20.0 3 207 54.7 25.5 2 887 50.0 28.8 3 335 47.5 33.4 哌拉西林/他唑巴坦 1 500 13.6 77.5 3 030 8.5 85.4 3 798 7.3 89.1 4 331 7.6 88.6 4 666 7.6 87.5 头孢唑林 880 60.3 39.7 1 830 64.0 36.0 2 300 54.5 42.1 2 490 57.5 42.5 2 463 56.6 43.4 头孢呋辛 1 031 64.0 27.3 1 612 70.5 24.8 2 020 64.8 32.6 2 614 59.1 37.7 3 246 55.3 41.9 头孢他啶 1 481 45.7 46.7 2 830 37.9 55.7 3 694 31.2 63.0 3 977 29.6 62.9 4 490 28.3 64.3 头孢曲松 1 227 78.7 20.5 2 588 71.5 27.5 3 493 64.0 35.1 3 823 59.8 39.4 4 122 55.6 44.0 头孢噻肟 448 80.6 18.1 511 83.2 15.9 363 79.3 20.4 397 61.2 36.3 289 63.0 35.6 头孢吡肟 1 262 65.3 22.8 2 616 52.8 37.1 3 499 40.8 49.9 4 341 34.1 55.3 4 521 31.8 58.5 头孢哌酮/舒巴坦 324 9.9 75.3 962 9.3 77.2 1 306 10.5 77.1 2 561 10.5 80.5 3 500 10.2 82.2 头孢西丁 992 23.4 63.1 1 734 23.2 68.7 2 098 20.4 73.9 2 835 13.5 81.2 3 313 12.3 82.8 氨曲南 1 417 57.1 33.6 2 559 51.8 43.7 2 853 54.2 43.8 2 589 39.7 57.1 2 793 37.7 58.5 亚胺培南 1 008 5.7 91.5 2 334 3.1 96.1 3 084 3.1 96.4 3 468 3.9 95.3 3 559 3.2 95.8 美罗培南 580 10.2 85.9 1 462 4.5 94.8 2 114 3.4 96.4 2 352 3.4 96.1 2 979 3.9 95.8 厄他培南 366 4.6 95.1 1 285 3.4 96.1 1 861 2.3 97.0 2 240 3.5 95.9 2 293 2.6 97.0 阿米卡星 1 576 6.3 89.0 3 101 4.7 94.1 3 957 2.9 96.2 4 323 2.7 96.3 4 674 2.5 96.8 庆大霉素 1 480 46.4 47.1 3 126 42.1 55.3 3 908 36.0 62.2 3 752 32.7 65.3 3 665 29.5 68.5 妥布霉素 1 099 25.0 53.8 2 229 22.1 56.1 2 535 17.9 62.9 2 040 12.7 65.4 2 010 13.5 68.6 替加环素 / / / 98 1.0 95.9 417 0.5 98.1 1 627 0.5 97.1 2 409 0.9 95.3 环丙沙星 1 479 86.0 10.1 2 922 67.0 26.4 3 536 59.0 30.2 2 752 59.0 25.5 2 603 54.5 27.0 左氧氟沙星 1 368 81.9 7.7 3 005 61.7 19.7 3 793 52.0 25.3 4 239 50.7 25.1 4 685 47.4 27.9 呋喃妥因 621 7.7 79.1 1 628 6.2 82.4 2 041 3.6 88.4 1 772 3.4 86.7 2 039 4.5 90.1 复方磺胺甲 
1 444 64.5 35.4 3 014 61.6 38.3 3 823 53.6 46.4 4 180 53.4 46.5 4 492 50.6 49.2 注:/表示检测株数<30。 表 9 2012—2021年湖南省细菌耐药监测网ICU分离鲍曼不动杆菌的药敏结果
Table 9 Antimicrobial susceptibility testing results of Acinetobacter baumannii from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 氨苄西林/舒巴坦 1 959 65.9 22.0 4 172 76.8 15.0 4 987 77.9 17.5 4 711 75.4 20.0 4 192 68.7 26.3 哌拉西林/他唑巴坦 2 217 69.9 25.0 5 021 47.2 39.6 5 239 78.0 18.4 5 102 75.4 21.3 6 242 79.1 19.7 头孢他啶 2 541 72.0 16.2 5 125 78.9 14.7 6 015 81.4 16.8 6 473 77.9 20.3 7 216 76.9 21.0 头孢吡肟 2 677 69.1 17.8 6 025 80.0 14.6 7 070 81.0 17.5 7 319 76.5 19.2 7 277 73.5 21.0 头孢哌酮/舒巴坦 521 32.8 39.3 1 685 31.3 35.3 2 492 42.5 30.2 4 578 51.6 27.5 5 841 58.1 27.4 亚胺培南 1 833 76.1 20.3 4 289 78.8 19.6 5 639 80.9 16.7 5 749 78.9 18.4 6 024 79.0 19.9 美罗培南 1 558 73.3 12.6 3 286 79.2 14.6 3 444 78.7 18.5 4 144 76.3 20.0 5 982 78.1 20.6 阿米卡星 2 023 56.0 37.7 3 854 64.8 28.1 4 183 68.6 29.0 4 235 59.9 38.1 3 927 59.2 38.7 庆大霉素 2 645 73.1 19.8 6 079 76.8 17.0 6 960 78.6 19.0 5 906 74.7 22.6 4 559 70.1 27.2 妥布霉素 2 003 66.0 27.8 4 668 72.3 23.1 5 166 74.0 21.8 4 964 68.5 24.0 5 825 67.5 28.4 米诺环素 816 11.6 71.0 1 579 14.2 68.4 2 464 12.1 69.8 2 917 17.9 60.1 5 191 19.9 54.8 环丙沙星 2 691 71.1 19.3 6 000 78.8 16.9 6 713 81.7 17.7 6 063 80.8 18.9 6 719 78.5 21.0 左氧氟沙星 2 388 54.4 23.9 5 862 60.6 20.0 6 675 64.0 20.4 6 873 57.9 23.5 7 390 63.8 23.4 多黏菌素B 442 9.0 91.0 965 4.2 95.8 1 487 4.5 95.5 1 411 2.4 97.6 2 697 1.5 98.5 表 10 2012—2021年湖南省细菌耐药监测网ICU分离铜绿假单胞菌的药敏结果
Table 10 Antimicrobial susceptibility testing results of Pseudomonas aeruginosa from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 哌拉西林 1 560 56.9 29.3 2 223 45.8 41.8 2 396 31.8 56.5 2 388 24.9 61.1 2 055 22.6 64.4 哌拉西林/他唑巴坦 847 45.1 35.7 3 260 32.2 50.9 3 928 24.5 58.9 4 202 18.7 66.3 4 092 17.4 68.2 头孢他啶 2 096 41.6 47.6 3 098 35.0 56.5 3 682 27.2 65.1 4 023 22.5 70.2 4 196 22.2 71.0 头孢吡肟 2 096 40.9 46.9 3 344 32.2 56.5 3 994 24.4 66.7 4 290 17.9 73.1 4 192 13.4 76.2 头孢哌酮/舒巴坦 510 29.0 56.3 1 238 22.9 61.9 2 696 26.1 64.6 2 974 17.7 67.6 3 124 19.1 68.4 氨曲南 1 658 49.3 34.6 2 354 39.5 43.4 2 697 35.2 49.2 2 956 31.5 51.5 2 649 26.1 57.4 亚胺培南 1 502 40.1 19.0 2 558 35.1 51.6 3 056 32.0 58.0 3 154 25.7 67.6 3 293 24.6 71.4 美罗培南 1 347 40.6 29.5 2 165 35.1 43.5 2 454 32.1 59.8 3 041 24.6 68.6 3 517 20.1 71.9 阿米卡星 2 126 26.8 69.4 3 324 19.8 77.2 4 028 11.9 86.0 4 280 8.0 90.2 4 328 7.3 91.3 庆大霉素 2 036 44.2 50.6 3 359 33.3 62.2 4 010 19.9 75.8 3 654 12.8 83.2 3 048 10.0 86.0 妥布霉素 1 787 42.9 52.8 3 036 33.2 63.8 3 606 19.9 78.2 3 385 11.1 87.1 3 927 9.3 89.6 环丙沙星 2 196 34.8 23.5 3 312 33.5 33.6 3 884 23.9 48.9 3 648 19.4 59.0 4 183 14.9 70.5 左氧氟沙星 1 973 36.0 21.1 3 213 34.1 33.2 3 811 24.7 46.9 4 174 22.4 57.3 4 314 19.8 64.2 多黏菌素B 438 6.2 92.5 656 6.1 91.3 906 3.0 95.1 915 3.2 95.8 1 449 1.2 98.1 表 11 2012—2021年湖南省细菌耐药监测网ICU分离嗜麦芽窄食单胞菌的药敏结果
Table 11 Antimicrobial susceptibility testing results of Stenotrophomonas maltophilia from ICUs, Hunan Province Antimicrobial Resistance Surveillance System, 2012-2021
抗菌药物 2012—2013年 2014—2015年 2016—2017年 2018—2019年 2020—2021年 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 检测株数 R (%) S (%) 替卡西林/克拉维酸 107 39.3 29.0 410 36.6 42.7 754 33.2 43.5 851 29.8 43.5 1 014 32.2 42.5 头孢他啶 540 46.5 42.6 1 000 37.0 48.5 1 425 39.9 51.1 1 610 41.8 47.6 1 615 46.8 45.3 米诺环素 275 6.5 85.5 416 2.4 93.5 1 264 4.9 90.5 1 328 2.8 94.9 1 642 2.0 94.8 氯霉素 162 26.5 45.1 383 18.8 58.0 714 22.1 59.7 856 22.3 57.9 942 21.2 58.4 左氧氟沙星 577 6.2 85.6 1 105 4.7 90.7 1 644 6.7 87.2 2 030 8.6 86.1 2 134 8.8 85.9 复方磺胺甲 
601 13.1 86.9 1 072 9.1 90.3 1 661 7.4 92.3 2 056 7.2 92.3 2 104 5.5 94.0 -
[1] Tran GM, Ho-Le TP, Ha DT, et al. Patterns of antimicrobial resistance in intensive care unit patients: a study in Vietnam[J]. BMC Infect Dis, 2017, 17(1): 429. doi: 10.1186/s12879-017-2529-z [2] De Waele JJ, Boelens J, Leroux-Roels I. Multidrug-resistant bacteria in ICU: fact or myth[J]. Curr Opin Anaesthesiol, 2020, 33(2): 156-161. doi: 10.1097/ACO.0000000000000830 [3] Teng JY, Imani S, Zhou AP, et al. Combatting resistance: understanding multi-drug resistant pathogens in intensive care units[J]. Biomed Pharmacother, 2023, 167: 115564. [4] CLSI. Performance standards for antimicrobial susceptibility testing: M100, 31st edition[S]. Malvern, PA, USA: CLSI, 2021. [5] Barry AL, Jones RN. Criteria for disk susceptibility tests and quality control guidelines for the cefoperazone-sulbactam combination[J]. J Clin Microbiol, 1988, 26(1): 13-17. doi: 10.1128/jcm.26.1.13-17.1988 [6] Jones RN, Barry AL, Packer RR, et al. In vitro antimicrobial spectrum, occurrence of synergy, and recommendations for dilution susceptibility testing concentrations of the cefoperazone-sulbactam combination[J]. J Clin Microbiol, 1987, 25(9): 1725-1729. doi: 10.1128/jcm.25.9.1725-1729.1987 [7] Satlin MJ, Lewis JS, Weinstein MP, et al. Clinical and Laboratory Standards Institute and European Committee on Antimicrobial Susceptibility Testing position statements on polymyxin B and colistin clinical breakpoints[J]. Clin Infect Dis, 2020, 71(9): e523-e529. [8] U.S. Food and Drug Administration. Tigecycline-injection products[EB/OL]. (2023-01-26)[2023-12-18]. https://www.fda.gov/drugs/development-resources/tigecycline-injection-products. [9] 胡付品, 郭燕, 朱德妹, 等. 2021年CHINET中国细菌耐药监测[J]. 中国感染与化疗杂志, 2022, 22(5): 521-530. https://www.cnki.com.cn/Article/CJFDTOTAL-KGHL202205001.htm Hu FP, Guo Y, Zhu DM, et al. CHINET surveillance of antimicrobial resistance among the bacterial isolates in 2021[J]. Chinese Journal of Infection and Chemotherapy, 2022, 22(5): 521-530. https://www.cnki.com.cn/Article/CJFDTOTAL-KGHL202205001.htm [10] 全国细菌耐药监测网. 全国细菌耐药监测网2014—2019年细菌耐药性监测报告[J]. 中国感染控制杂志, 2021, 20(1): 15-30. http://www.zggrkz.com/zggrkzzz/article/abstract/2021-1-15?st=search China Antimicrobial Resistance Surveillance System. Antimicrobial resistance of bacteria: surveillance report from China Antimicrobial Resistance Surveillance System in 2014-2019[J]. Chinese Journal of Infection Control, 2021, 20(1): 15-30. http://www.zggrkz.com/zggrkzzz/article/abstract/2021-1-15?st=search [11] 方海宏, 曾振华. 某院2016年—2019年间663例重症医学科患者各标本中感染病原菌的分布及其耐药性分析[J]. 抗感染药学, 2021, 18(5): 634-639. https://www.cnki.com.cn/Article/CJFDTOTAL-KGYY202105007.htm Fang HH, Zeng ZH. Analysis on distribution and drug resis-tance of pathogenic bacteria infected in 663 patients of ICU in a hospital from 2016 to 2019[J]. Anti-Infection Pharmacy, 2021, 18(5): 634-639. https://www.cnki.com.cn/Article/CJFDTOTAL-KGYY202105007.htm [12] 郭娟, 刘玮玮, 李莹莹. 郑州市某综合医院ICU患者病原菌感染的监测与分析[J]. 国外医药(抗生素分册), 2020, 41(1): 48-51. https://www.cnki.com.cn/Article/CJFDTOTAL-GYKS202001008.htm Guo J, Liu WW, Li YY. Investigation and analysis of pathogenic infection in ICU patients of a hospital in Zhengzhou city[J]. World Notes on Antibiotics, 2020, 41(1): 48-51. https://www.cnki.com.cn/Article/CJFDTOTAL-GYKS202001008.htm [13] 王云, 管子姝, 闫萍, 等. 2013—2018年医院临床分离细菌种类分布及耐药性监测[J]. 中国感染控制杂志, 2019, 18(6): 538-545. http://www.zggrkz.com/zggrkzzz/article/abstract/2019-6-538?st=search Wang Y, Guan ZS, Yan P, et al. Distribution and antimicrobial resistance of clinically isolated bacteria in a hospital from 2013 to 2018[J]. Chinese Journal of Infection Control, 2019, 18(6): 538-545. http://www.zggrkz.com/zggrkzzz/article/abstract/2019-6-538?st=search [14] Sader HS, Mendes RE, Streit JM, et al. Antimicrobial susceptibility of Gram-negative bacteria from intensive care unit and non-intensive care unit patients from United States hospitals (2018-2020)[J]. Diagn Microbiol Infect Dis, 2022, 102(1): 115557. doi: 10.1016/j.diagmicrobio.2021.115557 [15] Coombs GW, Daley DA, Shoby P, et al. Australian group on antimicrobial resistance (AGAR) Australian Staphylococcus aureus surveillance outcome program (ASSOP)[J]. Commun Dis Intell (2018), 2022, 46: 76. [16] Karakonstantis S, Kalemaki D. Antimicrobial overuse and misuse in the community in Greece and link to antimicrobial resistance using methicillin-resistant S. aureus as an example[J]. J Infect Public Health, 2019, 12(4): 460-464. [17] 郭慧慧, 张琳. ICU和普通病房医院感染病原菌分布及耐药性分析[J]. 临床急诊杂志, 2020, 21(9): 717-721. https://www.cnki.com.cn/Article/CJFDTOTAL-ZZLC202009008.htm Guo HH, Zhang L. Analysis of pathogen distribution and drug resistance of nosocomial infection in intensive care units and common wards[J]. Journal of Clinical Emergency, 2020, 21(9): 717-721. https://www.cnki.com.cn/Article/CJFDTOTAL-ZZLC202009008.htm [18] Liu CC, Chen KC, Wu YC, et al. Epidemiological and genetic characteristics of clinical carbapenem-resistant Acinetobacter baumannii strains collected countrywide from hospital intensive care units (ICUs) in China[J]. Emerg Microbes Infect, 2022, 11(1): 1730-1741. [19] Torrens G, van der Schalk TE, Cortes-Lara S, et al. Susceptibility profiles and resistance genomics of Pseudomonas aeru-ginosa isolates from European ICUs participating in the ASPIRE-ICU trial[J]. J Antimicrob Chemother, 2022, 77(7): 1862-1872. [20] Bassetti M, Poulakou G, Ruppe E, et al. Antimicrobial resis-tance in the next 30 years, humankind, bugs and drugs: a visionary approach[J]. Intensive Care Med, 2017, 43(10): 1464-1475. [21] Samreen, Ahmad I, Malak HA, et al. Environmental antimicrobial resistance and its drivers: a potential threat to public health[J]. J Glob Antimicrob Resist, 2021, 27: 101-111. [22] Holmes AH, Moore LSP, Sundsfjord A, et al. Understanding the mechanisms and drivers of antimicrobial resistance[J]. Lancet, 2016, 387(10014): 176-187. [23] Collignon PJ, McEwen SA. One health-its importance in hel-ping to better control antimicrobial resistance[J]. Trop Med Infect Dis, 2019, 4(1): 22.

 下载:
下载: