Post-operative healthcare-associated infection influencing factors and mediating effect of diagnosis-intervention packet payment differentials in colorectal cancer patients
-
摘要:
目的 探讨结直肠癌患者术后医院感染的潜在影响因素及与按病种分值付费(DIP)支付差额间的中介效应关系。 方法 回顾性分析广州市某三级甲等肿瘤医院结直肠癌手术患者病历资料,按医院感染情况分为感染组和非感染组。采用秩和检验或卡方检验比较两组患者人口学基本信息和不同组别患者DIP支付差额的差异,采用logistic回归分析各潜在因素对医院感染发生的影响。采用bootstrap法进行中介分析,探讨医院感染和住院总日数对各因素对DIP支付差额影响的中介效应。 结果 共纳入350例患者,其中感染组50例,非感染组300例,医院感染发病率为14.29%。logistic回归分析结果显示,中心静脉置管日数≥10.00 d的患者发生医院感染风险是 < 10.00 d的13.558倍(P < 0.001);导尿管插管≥3.00 d的患者发生医院感染风险是 < 3.00 d的2.388倍(P=0.022)。不同年龄、预后营养指数(PNI)、医院感染情况、住院总日数、手术时长、中心静脉置管日数、导尿管插管日数的患者DIP支付差额比较,差异均有统计学意义(均P < 0.05)。中介分析结果显示,发生医院感染通过影响住院总日数引起DIP支付差额发生变化,住院总日数的中介效应值为0.038,中介效应占总效应的35.68%。 结论 医疗机构应重视结直肠癌手术患者因中心静脉置管和导尿管插管时间延长所导致的医院感染,减少患者住院总日数,从而降低DIP支付差额增加所致的住院费用超支。 Abstract:Objective To explore the potential influencing factors of post-operative healthcare-associated infection (HAI) in colorectal cancer patients, as well as the mediating effect relationship between the influencing factors and the diagnosis-intervention packet (DIP) payment differentials. Methods Medical data of patients who underwent colorectal cancer surgery in a tertiary first-class cancer hospital in Guangzhou were retrospectively analyzed. According to HAI status, patients were divided into infection group and non-infection group. Baseline demographic information and differences in DIP payment differentials between two groups of patients were compared by rank sum test or chi-square test. The influence of each potential factor on the occurrence of HAI was analyzed by logistic regression. Mediating analysis was preformed by bootstrap method, and mediating effect of HAI and total hospitalization days on DIP payment differentials was evaluated. Results A total of 350 patients were included in analysis, 50 were in the infection group and 300 in the non-infection group. The incidence of HAI was 14.29%. Logistic regression analysis result showed that risk of HAI in patients with central venous catheterization ≥10.00 days was 13.558 times higher than that < 10.00 days (P < 0.001); risk of HAI in patients with urinary catheterization ≥3.00 days was 2.388 times higher than that < 3.00 days (P=0.022). There were all statistically significant differences in DIP payment differentials among patients with different ages, prognostic nutritional index (PNI), HAI status, total length of hospitalization stay, duration of surgery, central venous catheterization days, and catheterization days (all P < 0.05). The mediating analysis results showed that the occurrence of HAI resulted a change in DIP payment differentials by affecting the total number of hospitalization days. The mediating effect value of total hospitalization days was 0.038, accounting for 35.68% of the total effect. Conclusion Medical institutions should pay attention to HAI resulting from prolonged central venous and urinary catheterization in patients underwent surgery for colorectal cancer, reducing the total length of hospital stay, thus reducing the overruns associated with the increased DIP payment differentials. -
2022年结直肠癌全国新发51.71万人,发病率排第二位,死亡24万人,排名第四[1]。目前结直肠癌最主要的治疗方式仍为手术切除,主要包括开腹和腹腔镜两种手术方式[2]。预防术后医院感染是保障围手术期安全的重要措施之一,由于高龄、糖尿病、肿瘤消耗、术中并发症、手术部位、侵入性操作、黏膜及组织损伤、菌群失调、痰液积聚难以排出等原因,结直肠癌患者发生术后医院感染的风险大大增加,倘若早期无法获得有效控制,可能会导致患者病情持续进展、感染性休克,甚至引起多器官功能障碍综合征。因此,预防术后医院感染的发生极为重要[3-4]。按病种分值付费(diagnosis-intervention packet, DIP)是区域总额预算机制下,医保部门对医院方实行“疾病诊断+治疗方式”按病种分值结算的方式[5]。DIP支付基本只考虑病案首页的主要诊断,不考虑基础疾病及并发症,一旦发生医院感染,除影响患者预后外,医疗运营成本和患者支付金额都将大幅度增加[6],也会影响DIP支付差额,差额超支部分由医疗机构承担。因此,探索结直肠癌患者术后医院感染的潜在影响因素,对预防术后医院感染以及降低医疗成本具有重要意义。结直肠癌患者术后医院感染导致DIP支付差额的变化过程尚未阐明,尚无文献报道医院感染与医保支付之间是否存在中介因素,本研究拟创新性地通过回顾分析广州市某三级甲等肿瘤医院感染组与非感染组结直肠癌手术患者的临床及医保支付信息,探讨结直肠癌患者术后医院感染的影响因素,研究术后医院感染与DIP支付差额之间的关系及其中的中介效应,进一步发掘减少DIP支付差额住院费用超支的着力点。
1. 对象与方法
1.1 研究对象
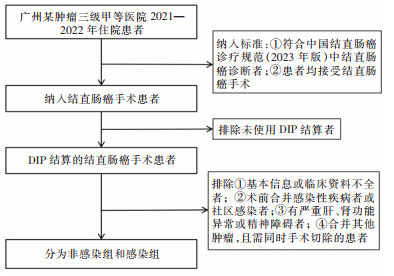
2021年1月—2022年12月广州某三级甲等肿瘤医院接受结直肠癌手术的患者。纳入标准:①进行结直肠癌手术患者;②患者费用采取DIP方式结算。排除标准:①患者基本信息及临床资料不完整;②术前合并感染性疾病者;③有严重肝、肾功能异常或精神障碍者;④合并其他肿瘤,且需同时手术切除的患者。根据患者结直肠癌手术后医院感染发生情况分为感染组、非感染组,见图 1。本研究获得该院伦理委员会批准。
1.2 数据收集
通过医院信息管理系统(HIS)、病历、杏林医院感染监测系统以及医保年终清算数据收集患者资料。①人口学基本信息:年龄、性别、身体质量指数(BMI)、糖尿病和高血压患病情况、既往史等;②医保及费用信息:医保类型、DIP支付费用、医保记账费用、DIP支付差额;③临床资料:疾病诊断、预后营养指数(PNI)、肿瘤分期(TNM)、同期化学治疗情况、抗菌药物使用情况、结肠癌手术相关数据,呼吸机、静脉导管置管、导尿管插管使用及相关感染情况、住院日数等。
1.3 相关标准及定义
① 结直肠癌患者:符合《中国结直肠癌诊疗规范(2023年版)》[2]中结直肠癌诊断标准者。②医院感染诊断:依据卫生部2001年颁布的《医院感染诊断标准(试行)》[7]进行诊断。③DIP支付差额:DIP支付差额=医保记账费用-DIP支付费用,表示医院医保年终清算的超支或结余程度。其中,医保记账费用是指参保人在定点医疗机构就医发生的医疗费用,DIP支付费用[5]是指医疗保险经办机构按照DIP病种分组结果进行定点医疗机构住院费用结算。计算公式:DIP支付费用=∑[(参保人员住院所属DIP组的病组支付标准-自费费用-特定自付费用-起付线)×医保报销比例]-∑建议扣减费用。当DIP支付差额为正数时,按DIP支付给医院费用<参保人就医时的医保记账费用,则医院医保年终清算发生超支,且差额越大,超支越严重;当DIP支付差额为负数时,则医院医保年终清算有结余。④TNM分期[8]:根据UICC/AJCC TNM分期系统(2017年第8版),TNM分期是在癌症治疗过程中,基于原发肿瘤(T)、区域淋巴结转移(N)和远隔器官转移(M)三个要素所划分的肿瘤病变范围的分类方法。适用于原发结肠和直肠病理类型为腺癌、鳞状细胞癌、高级别神经内分泌癌的肿瘤。⑤BMI:是衡量人体胖瘦程度的常用标准,其计算公式为体重(kg)除以身高的平方(m2)。根据《中国成人超重和肥胖症预防控制指南》,BMI < 18.5 kg/m2为体重过低,BMI 18.5~23.9 kg/m2为正常范围,BMI≥24.0 kg/m2为超重/肥胖。⑥PNI:PNI由血清清蛋白和淋巴细胞总数组成,可反映患者的免疫和营养状态,PNI=血清清蛋白值(g/L) +5×外周血淋巴细胞总数。
1.4 统计分析
应用Rstudio软件分析数据,本研究所有连续型数据均为非正态分布,采用中位数(四分位数)[M(P25,P75)]表示,组间比较采用Mann-Whitney秩和检验;分类资料采用例(百分比)表示,组间比较采用卡方检验。采用logistic回归分析各潜在因素对医院感染的影响,连续型数据年龄、PNI、住院总日数、术前住院日数、手术时长、中心静脉置管日数、导尿管插管日数采用中位数进行分组,以取值较低组作为对照组;BMI根据参考范围[9]进行分组,以正常值范围组作为对照组,纳入回归分析。采用基于Rstudio “mediation”包的bootstrap法进行中介分析,设置bootstrap 1 000次探究医院感染和住院总日数在各因素对DIP支付差额的影响中的中介效应。以P≤0.05为差异有统计学意义。
2. 结果
2.1 基本情况
共纳入结直肠癌手术患者350例,50例发生医院感染,为感染组,另外300例为非感染组;医院感染发病率为14.29%。其中,感染组患者年龄[65.00(57.00, 71.00)岁]高于非感染组[60.00 (52.00, 67.00)岁];非感染组患者住院总日数为13.00(11.00, 15.00)d,手术时长为3.80(2.80, 4.80)h,中心静脉插管日数为9.00(7.00, 11.00)d,导尿管插管日数为3.00(2.00, 4.00)d,均分别低于感染组患者(均P < 0.05)。感染组与非感染组患者性别、糖尿病、高血压、同期化学治疗、医保类型、术前预防性使用抗菌药物的比例及BMI、TNM、术前住院日数比较,差异均无统计学意义(均P>0.05)。见表 1。
表 1 两组结直肠癌手术患者临床资料分析Table 1 Clinical data analysis of two groups of patients underwent colorectal cancer surgery临床资料 全部(n=350) 感染组(n=50) 非感染组(n=300) Z/χ2 P 年龄[M(P25,P75),岁] 61.00(53.00, 68.00) 65.00(57.00, 71.00) 60.00(52.00, 67.00) -2.58 0.010 性别[例(%)] 3.33 0.068 男 226(64.57) 38(76.00) 188(62.67) 女 124(35.43) 12(24.00) 112(37.33) BMI[M(P25,P75),kg/m2] 22.50(20.00, 24.40) 22.00(19.40, 23.30) 22.60(20.00, 24.60) -1.66 0.096 糖尿病[例(%)] 0.02 0.887 否 313(89.43) 45(90.00) 268(89.33) 是 37(10.57) 5(10.00) 32(10.67) 高血压[例(%)] 0.19 0.805 否 281(80.29) 39(78.00) 242(80.67) 是 69(19.71) 11(22.00) 58(19.33) TNM[例(%)] 1.94 0.585 Ⅰ期 58(16.57) 6(12.00) 52(17.33) Ⅱ期 92(26.29) 16(32.00) 76(25.33) Ⅲ期 112(32.00) 14(28.00) 98(32.67) Ⅳ期 88(25.14) 14(28.00) 74(24.67) 同期化学治疗[例(%)] 0.07 0.799 否 325(92.86) 46(92.00) 279(93.00) 是 25(7.14) 4(8.00) 21(7.00) 医保类型[例(%)] 2.42 0.298 广州职工 135(38.57) 17(34.00) 118(39.33) 广州居民 67(19.14) 7(14.00) 60(20.00) 省内异地 148(42.29) 26(52.00) 122(40.67) PNI[M(P25,P75)] 45.60(41.00, 49.50) 43.80(37.80, 48.90) 46.00(41.30, 49.60) -2.46 0.014 住院总日数[M(P25,P75),d] 14.00(11.00, 17.00) 19.00(16.00, 26.00) 13.00(11.00, 15.00) -7.06 < 0.001 术前住院日数[M(P25,P75),d] 5.00(3.00, 7.00) 6.00(4.00, 8.00) 5.00(3.00, 7.00) -1.39 0.164 术前预防性使用抗菌药物[例(%)] 0.24 0.780 否 27(7.71) 3(6.00) 24(8.00) 是 323(92.29) 47(94.00) 276(92.00) 手术时长[M(P25,P75),h] 3.90(3.00, 4.90) 4.50(3.70, 5.40) 3.80(2.80, 4.80) -3.03 0.002 中心静脉置管日数[M(P25,P75),d] 10.00(7.00, 12.00) 17.00(14.00, 20.00) 9.00(7.00, 11.00) -8.33 < 0.001 导尿管插管日数[M(P25,P75),d] 3.00(2.00, 5.00) 6.00(3.00, 11.00) 3.00(2.00, 4.00) -4.95 < 0.001 2.2 结直肠癌手术患者DIP支付差额
Mann-Whitney检验结果显示,感染组患者DIP支付差额为5 782.73(-1 894.11, 22 105.02)元,高于非感染组患者DIP支付差额[3 009.93(-3 414.14,8 550.50)元,P=0.011];不同年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数的患者DIP支付差额比较,差异均有统计学意义(均P < 0.05)。住院总日数≥14.00 d的患者DIP支付差额高于住院总日数 < 14.00 d的患者(P < 0.001)。见表 2。
表 2 结直肠癌手术患者不同临床情况下DIP支付差额[n=350,M(P25,P75)]Table 2 DIP payments differentials for patients underwent colorectal cancer under different clinical conditions (n=350, M [P25, P75])变量 DIP支付差额(元) Z P 变量 DIP支付差额(元) Z P 年龄(岁) -3.79 < 0.001 TNM 2.58 0.462 <61.00 1 667.48(-5 818.72, 8 228.28) Ⅰ期 3 478.61(-3 688.55, 9 572.93) ≥61.00 5 086.74(-846.36, 11 196.74) Ⅱ期 3 083.15(-3 628.17, 9 421.91) 性别 -0.37 0.709 Ⅲ期 2 574.83(-2 615.63, 7 600.35) 男 3 293.53(-3 120.82, 10 026.78) Ⅳ期 5 183.96(-2 265.23, 12 570.37) 女 3 029.03(-3 365.30, 8 821.47) 医院感染 -2.55 0.011 BMI(kg/m2) 3.75 0.153 否 3 009.93(-3 414.14, 8 550.50) <18.50 5 201.50(1 293.91, 15 260.91) 是 5 782.73(-1 894.11, 22 105.02) 18.50~23.90 2 977.16(-3 418.85, 9 412.06) 住院总日数(d) -3.92 < 0.001 ≥24.00 3 029.22(-3 598.34, 10 105.52) <14.00 1 746.73(-4 014.52, 6 231.32) 糖尿病 -1.90 0.058 ≥14.00 5 123.88(-1 774.63, 14 504.35) 否 3 063.27(-3 717.65, 9 540.09) 术前住院日数(d) -0.98 0.328 是 2 035.52(-4 800.70, 8 325.18) <5.00 3 220.92(-3 655.77, 8 308.53) 高血压 -0.72 0.469 ≥5.00 3 093.11(-1 991.69, 10 679.50) 否 3 047.15(-3 512.63, 9 540.09) 术前预防性使用抗菌药物 -1.64 0.102 是 4 826.25(-2 061.99, 9 790.56) 否 -1 859.94(-6 070.05, 8 186.51) 同期化学治疗 0 0.997 是 3 349.73(-2 403.71, 9 665.33) 否 3 122.90(-3 110.93, 9 423.12) 手术时长(h) -4.48 < 0.001 是 3 932.45(-5 042.31, 11 022.19) <3.90 1 255.53(-5 256.43, 7 016.63) 医保类型 2.42 0.298 ≥3.90 5 806.92(139.36, 13 779.68) 广州职工 4 674.88(-3 018.05, 13 887.39) 中心静脉置管日数(d) -4.17 < 0.001 广州居民 3 010.92(-2 413.64, 6 985.45) <10.00 1 571.90(-3 664.89, 6 385.21) 省内异地 3 236.31(-3 465.38, 8 753.18) ≥10.00 5 318.33(-1 910.56, 16 269.91) PNI -2.16 0.031 导尿管插管日数(d) -2.24 0.025 <45.60 4 210.75(-1 888.49, 10 764.26) <3.00 2 645.16(-4 467.23, 8 286.47) ≥45.60 2 484.67(-4 213.85, 8 007.65) ≥3.00 3 819.45(-1 666.36, 10 475.12) 2.3 医院感染影响因素logistic回归多因素分析
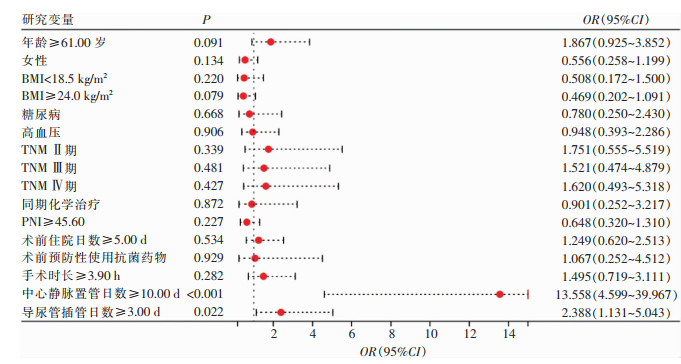
logistic回归多因素分析结果显示,中心静脉置管日数≥10.00 d的患者发生医院感染风险是置管日数<10.00 d患者的13.558倍(95%CI:4.599~39.967,P < 0.001);导尿管插管日数≥3.00 d的患者发生医院感染风险是导尿管插管日数<3.00 d患者的2.388倍(95%CI:1.131~5.043,P=0.022)。相较于对照组,中心静脉置管日数≥10.00 d、导尿管插管日数≥3.00 d均是发生医院感染的危险因素。见图 2。
2.4 中介效应分析
中介分析结果显示,发生医院感染与住院总日数均不是年龄、PNI、手术时长、中心静脉置管日数和导尿管插管日数对DIP支付差额影响的中介因素(均P>0.05),见图 3A。医院感染通过影响住院总日数引起DIP支付差额发生变化,住院总日数具有中介效应,其中介效应值为0.038(95%CI:0.003~0.070,P=0.020),中介效应占总效应的35.68%,见图 3B。
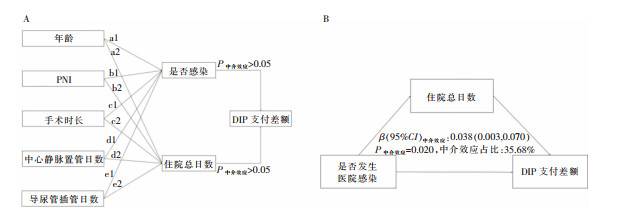 图 3 不同影响因素与DIP支付差额的中介效应分析结果注:A(a1~e1)为是否发生医院感染分别在年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数和DIP支付差额间的中介效应;A(a2~e2)为住院总日数分别在年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数和DIP支付差额间的中介效应。B为住院总日数在是否发生医院感染和DIP支付差额间的中介效应。模型均校正年龄、性别、BMI、高血压、糖尿病、TNM分期、同期化学治疗、医保类型。Fig. 3 Mediating effect between different influencing factors and DIP payment differentials
图 3 不同影响因素与DIP支付差额的中介效应分析结果注:A(a1~e1)为是否发生医院感染分别在年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数和DIP支付差额间的中介效应;A(a2~e2)为住院总日数分别在年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数和DIP支付差额间的中介效应。B为住院总日数在是否发生医院感染和DIP支付差额间的中介效应。模型均校正年龄、性别、BMI、高血压、糖尿病、TNM分期、同期化学治疗、医保类型。Fig. 3 Mediating effect between different influencing factors and DIP payment differentials3. 讨论
感染组与非感染组之间,年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数、住院时长等分布不同。文献[10-15]报道,年龄、手术时长、导导管插管日数、PNI、住院时长等是结直肠癌患者发生术后医院感染的影响因素。但在本研究logistic回归多因素分析中,仅中心静脉置管日数、导尿管插管日数纳入了危险因素模型。
结直肠癌手术患者围手术期肠外营养及术后化学治疗的需求大,中心静脉置管被广泛应用。通过血管导管输入液体的频次高、时间长,加之多次封管、冲管等操作,容易引起导管相关血流感染[16],且中心静脉导管相关血流感染的风险随着置管时间的延长而增加,尤其是置管时间>7 d,感染发病率明显增高[17]。本研究发现,中心静脉置管日数≥10 d的患者发生医院感染风险是中心静脉置管日数 < 10 d患者的13.558倍。结直肠癌患者术前常规需要留置导尿管,通常用于患者术中膀胱减压和监测尿量,但术后长期留置导尿管容易引起尿潴留和泌尿系统感染。多项研究[10, 18-19]表明,留置导尿管日数>3 d的结肠癌患者,其泌尿系统感染风险明显升高。本研究中,导尿管插管日数≥3 d的患者发生医院感染风险是导尿管插管日数 < 3 d患者的2.388倍。提示医护人员至少每日评估一次导管保留的必要性,并且在患者出现感染指征或导管闲置时应立即拔除导管。
以DIP支付差额为因变量分析时发现,不同年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数、医院感染情况、住院总日数患者间的DIP支付差额均有差异,进一步分析上述因素与DIP支付差额的中介效应,结果显示医院感染或住院总日数都不是年龄、PNI等对DIP支付差额变化的单独中介因素,但在医院感染引起DIP支付差额变化中,住院总日数有中间介导作用。既往文献鲜有报道医院感染与医保支付之间的中介效应,Kim等[20]认为,在植入耐用左心室辅助装置(LVAD)后,感染是介导护理碎片化程度与医保总支付额的中间因素,护理碎片化程度越高,护理价值越低,感染率越高,总支付额越高,提示减少护理碎片化可能是降低植入后感染风险和提高LVAD治疗价值的重要策略。医院感染的中介效应相关研究的报道也较少,Witt等[21]研究发现,艰难梭菌医院感染与病床曾入住检出艰难梭菌患者之间的关系是病房与病床状态之间的中介和相互作用造成的。Boehme等[22]提出,急性缺血性脑卒中(AIS)患者发生医院感染可能导致神经功能恶化,从而增加因严重残疾而出院的概率。神经功能恶化是一种可预防的原因,从而可以降低AIS后功能不良的概率。
本研究发现,结直肠癌术后发生医院感染者的住院总日数比未发生医院感染者延长6 d,住院总日数≥14 d增加了DIP支付差额,存在导致住院费用超支的风险,住院日数越长发生住院费用超支的风险也越高,与文献[23]报道的结果相一致。Liu等[24]指出,医院感染会带来沉重的经济负担,在结直肠癌手术患者中,因医院感染产生的总直接经济负担平均为1 589.30美元,其中,深部手术部位感染的直接经济负担最高,为8 654.44美元,感染组患者平均住院时间比对照组延长6 d;其他发展中国家的医院感染导致的经济负担可能更严重[25]。住院时间与医院感染互为因果,术前住院时间≥48 h与结直肠手术部位感染风险增加相关[15, 26]。国内学者[27-28]提出了一系列包括加强医院感染监控、缩短平均住院日数的集束化管理措施,如加强重点科室感染情况的监测,针对因医院感染而延长住院时间的病例及时分析原因并制定对策;优化住院与门诊检查相结合机制,缩短疾病确诊期;积极开展日间手术和日间化学治疗;通过分级诊疗对康复患者向下转诊;积极开展单病种付费,结合DIP付费,职能部门参与并指导临床科室合理运用临床路径,针对临床路径偏差或中断的病例,及时调整临床路径,进一步缩短平均住院时间。因此,医疗机构更应重视医院感染的预防与控制,减少患者因感染而延长住院时间,或者因长期住院增加感染风险,从而降低治疗成本。在控制和治疗医院感染时,应考虑住院日数的中介效应,在不影响医疗质量的前提下,尽量缩短住院日数,降低因感染增加的成本支出,避免出现“做得越多亏得越多”的局面。本文首次就DIP支付模式下探讨结直肠癌患者术后医院感染与DIP支付差额间的中介效应,阐明了住院总日数在其中发挥中介作用的影响因素,目的是通过DIP支付政策的实施能够使医院“提质增效”,引导医院重视医院感染的预防与控制,降低住院总日数,同时为不断完善的DIP病种组合综合价值评估体系的医院感染相关评价指标提供理论依据[29]。2022年下半年广东省跨市就医参保人员住院医疗费用因才执行就医市支付方式,导致纳入样本量相对较小,后续有待进一步纳入更大样本量,并细化结直肠癌患者术后医院感染的危险因素,为实际应用奠定基础。
利益冲突:所有作者均声明不存在利益冲突。
-
图 3 不同影响因素与DIP支付差额的中介效应分析结果
注:A(a1~e1)为是否发生医院感染分别在年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数和DIP支付差额间的中介效应;A(a2~e2)为住院总日数分别在年龄、PNI、手术时长、中心静脉置管日数、导尿管插管日数和DIP支付差额间的中介效应。B为住院总日数在是否发生医院感染和DIP支付差额间的中介效应。模型均校正年龄、性别、BMI、高血压、糖尿病、TNM分期、同期化学治疗、医保类型。
Fig. 3 Mediating effect between different influencing factors and DIP payment differentials
表 1 两组结直肠癌手术患者临床资料分析
Table 1 Clinical data analysis of two groups of patients underwent colorectal cancer surgery
临床资料 全部(n=350) 感染组(n=50) 非感染组(n=300) Z/χ2 P 年龄[M(P25,P75),岁] 61.00(53.00, 68.00) 65.00(57.00, 71.00) 60.00(52.00, 67.00) -2.58 0.010 性别[例(%)] 3.33 0.068 男 226(64.57) 38(76.00) 188(62.67) 女 124(35.43) 12(24.00) 112(37.33) BMI[M(P25,P75),kg/m2] 22.50(20.00, 24.40) 22.00(19.40, 23.30) 22.60(20.00, 24.60) -1.66 0.096 糖尿病[例(%)] 0.02 0.887 否 313(89.43) 45(90.00) 268(89.33) 是 37(10.57) 5(10.00) 32(10.67) 高血压[例(%)] 0.19 0.805 否 281(80.29) 39(78.00) 242(80.67) 是 69(19.71) 11(22.00) 58(19.33) TNM[例(%)] 1.94 0.585 Ⅰ期 58(16.57) 6(12.00) 52(17.33) Ⅱ期 92(26.29) 16(32.00) 76(25.33) Ⅲ期 112(32.00) 14(28.00) 98(32.67) Ⅳ期 88(25.14) 14(28.00) 74(24.67) 同期化学治疗[例(%)] 0.07 0.799 否 325(92.86) 46(92.00) 279(93.00) 是 25(7.14) 4(8.00) 21(7.00) 医保类型[例(%)] 2.42 0.298 广州职工 135(38.57) 17(34.00) 118(39.33) 广州居民 67(19.14) 7(14.00) 60(20.00) 省内异地 148(42.29) 26(52.00) 122(40.67) PNI[M(P25,P75)] 45.60(41.00, 49.50) 43.80(37.80, 48.90) 46.00(41.30, 49.60) -2.46 0.014 住院总日数[M(P25,P75),d] 14.00(11.00, 17.00) 19.00(16.00, 26.00) 13.00(11.00, 15.00) -7.06 < 0.001 术前住院日数[M(P25,P75),d] 5.00(3.00, 7.00) 6.00(4.00, 8.00) 5.00(3.00, 7.00) -1.39 0.164 术前预防性使用抗菌药物[例(%)] 0.24 0.780 否 27(7.71) 3(6.00) 24(8.00) 是 323(92.29) 47(94.00) 276(92.00) 手术时长[M(P25,P75),h] 3.90(3.00, 4.90) 4.50(3.70, 5.40) 3.80(2.80, 4.80) -3.03 0.002 中心静脉置管日数[M(P25,P75),d] 10.00(7.00, 12.00) 17.00(14.00, 20.00) 9.00(7.00, 11.00) -8.33 < 0.001 导尿管插管日数[M(P25,P75),d] 3.00(2.00, 5.00) 6.00(3.00, 11.00) 3.00(2.00, 4.00) -4.95 < 0.001 表 2 结直肠癌手术患者不同临床情况下DIP支付差额[n=350,M(P25,P75)]
Table 2 DIP payments differentials for patients underwent colorectal cancer under different clinical conditions (n=350, M [P25, P75])
变量 DIP支付差额(元) Z P 变量 DIP支付差额(元) Z P 年龄(岁) -3.79 < 0.001 TNM 2.58 0.462 <61.00 1 667.48(-5 818.72, 8 228.28) Ⅰ期 3 478.61(-3 688.55, 9 572.93) ≥61.00 5 086.74(-846.36, 11 196.74) Ⅱ期 3 083.15(-3 628.17, 9 421.91) 性别 -0.37 0.709 Ⅲ期 2 574.83(-2 615.63, 7 600.35) 男 3 293.53(-3 120.82, 10 026.78) Ⅳ期 5 183.96(-2 265.23, 12 570.37) 女 3 029.03(-3 365.30, 8 821.47) 医院感染 -2.55 0.011 BMI(kg/m2) 3.75 0.153 否 3 009.93(-3 414.14, 8 550.50) <18.50 5 201.50(1 293.91, 15 260.91) 是 5 782.73(-1 894.11, 22 105.02) 18.50~23.90 2 977.16(-3 418.85, 9 412.06) 住院总日数(d) -3.92 < 0.001 ≥24.00 3 029.22(-3 598.34, 10 105.52) <14.00 1 746.73(-4 014.52, 6 231.32) 糖尿病 -1.90 0.058 ≥14.00 5 123.88(-1 774.63, 14 504.35) 否 3 063.27(-3 717.65, 9 540.09) 术前住院日数(d) -0.98 0.328 是 2 035.52(-4 800.70, 8 325.18) <5.00 3 220.92(-3 655.77, 8 308.53) 高血压 -0.72 0.469 ≥5.00 3 093.11(-1 991.69, 10 679.50) 否 3 047.15(-3 512.63, 9 540.09) 术前预防性使用抗菌药物 -1.64 0.102 是 4 826.25(-2 061.99, 9 790.56) 否 -1 859.94(-6 070.05, 8 186.51) 同期化学治疗 0 0.997 是 3 349.73(-2 403.71, 9 665.33) 否 3 122.90(-3 110.93, 9 423.12) 手术时长(h) -4.48 < 0.001 是 3 932.45(-5 042.31, 11 022.19) <3.90 1 255.53(-5 256.43, 7 016.63) 医保类型 2.42 0.298 ≥3.90 5 806.92(139.36, 13 779.68) 广州职工 4 674.88(-3 018.05, 13 887.39) 中心静脉置管日数(d) -4.17 < 0.001 广州居民 3 010.92(-2 413.64, 6 985.45) <10.00 1 571.90(-3 664.89, 6 385.21) 省内异地 3 236.31(-3 465.38, 8 753.18) ≥10.00 5 318.33(-1 910.56, 16 269.91) PNI -2.16 0.031 导尿管插管日数(d) -2.24 0.025 <45.60 4 210.75(-1 888.49, 10 764.26) <3.00 2 645.16(-4 467.23, 8 286.47) ≥45.60 2 484.67(-4 213.85, 8 007.65) ≥3.00 3 819.45(-1 666.36, 10 475.12) -
[1] 郑荣寿, 陈茹, 韩冰峰, 等. 2022年中国恶性肿瘤流行情况分析[J]. 中华肿瘤杂志, 2024, 46(3): 221-231. doi: 10.3760/cma.j.cn112152-20240119-00035 Zheng RS, Chen R, Han BF, et al. Cancer incidence and mortality in China, 2022[J]. Chinese Journal of Oncology, 2024, 46(3): 221-231. doi: 10.3760/cma.j.cn112152-20240119-00035 [2] 国家卫生健康委员会医政司, 中华医学会肿瘤学分会. 中国结直肠癌诊疗规范(2023版)[J]. 中国实用外科杂志, 2023, 43(6): 602-630. Hospital Authority of National Health Commission of the People's Republic of China, Chinese Society of Oncology, Chinese Medical Association. Chinese protocol of diagnosis and treatment of colorectal cancer of the National Health Commission(2023 edition)[J]. Chinese Journal of Practical Surgery, 2023, 43(6): 602-630. [3] 姚雪. 结肠癌术后患者医院感染风险预测模型的构建及验证[D]. 济南: 山东大学, 2023. Yao X. Construction and validation of risk prediction models for nosocomial infection in patients after colon cancer surgery[D]. Jinan: Shandong University, 2023. [4] Xu ZH, Qu H, Kanani G, et al. Update on risk factors of surgical site infection in colorectal cancer: a systematic review and Meta-analysis[J]. Int J Colorectal Dis, 2020, 35(12): 2147-2156. doi: 10.1007/s00384-020-03706-8 [5] 首都医科大学国家医疗保障研究院. 国家医疗保障按病种分值付费(DIP)技术规范[EB/OL]. (2020-10)[2024-10-29]. http://www.nhsa.gov.cn/attach/0/42b0ba53d47b402ea484e64f52571da7.pdf National institute of Healthcare Security, Capital Medical University. China healthcare security technical specification of dia-gnosis-intervention packet (DIP)[EB/OL]. (2020-10)[2024-10-29]. http://www.nhsa.gov.cn/attach/0/42b0ba53d47b402ea484e64f52571da7.pdf [6] Sun H, Jiang H, Jiang ZW, et al. Analysis of risk factors for surgical site infection after colorectal surgery: a cross-sectional study in the east of China pre-COVID -19[J]. Front Public Health, 2023, 11: 1204337. doi: 10.3389/fpubh.2023.1204337 [7] 中华人民共和国卫生部. 医院感染诊断标准(试行)[J]. 中华医学杂志, 2001, 81(5): 314-320. Ministry of Health of the People's Republic of China. Diagnostic criteria for nosocomial infections(proposed)[J]. National Medical Journal of China, 2001, 81(5): 314-320. [8] 中国临床肿瘤学会指南工作委员会. 中国临床肿瘤学会(CSCO)结直肠癌诊疗指南(2023)[M]. 北京: 人民卫生出版社, 2023: 38-41. Guidelines Working Committee of the Chinese Society of Clinical Oncology. Guidelines of Chinese Society of Clinical Oncology (CSCO) colorectal cancer[M]. Beijing: People's Medical Publishing House, 2023: 38-41. [9] 中华人民共和国国家卫生和计划生育委员会. 成人体重判定: WS/T 428—2013[S]. 北京: 中国标准出版社, 2013. National Health and Family Planning Commission of the People's Republic of China. Criteria of weight for adults: WS/T 428-2013[S]. Beijing: Standards Press of China, 2013. [10] Farsi AH. Risk factors and outcomes of postoperative catheter-associated urinary tract infection in colorectal surgery patients: a retrospective cohort study[J]. Cureus, 2021, 13(5): e15111. [11] 胡正中, 廖园园, 周毅峰, 等. 结直肠癌患者手术切口感染危险因素的Meta分析[J]. 护理学报, 2021, 28(8): 23-27. Hu ZZ, Liao YY, Zhou YF, et al. Risk factors for surgical incision infection in patients with colorectal cancer: a Meta-analysis[J]. Journal of Nursing(China), 2021, 28(8): 23-27. [12] 卢威男, 张春燕, 蔺小霞, 等. 结直肠癌患者中心静脉导管置管感染相关因素分析及预防措施[J]. 实用医院临床杂志, 2020, 17(1): 116-119. Lu WN, Zhang CY, Lin XX, et al. Analysis of related factors of central venous catheter infection and precaution for patients with colorectal carcinoma[J]. Practical Journal of Clinical Medicine, 2020, 17(1): 116-119. [13] 任文豪. 预后营养指数与胃肠癌手术患者预后的关系[D]. 青岛: 青岛大学, 2018. Ren WH. Relationship between prognostic nutritional index and long-term prognosis of patients with resectable gastrointestinal cancer[D]. Qingdao: QingDao University, 2018. [14] Han C, Chen W, Ye XL, et al. Risk factors analysis of surgical site infections in postoperative colorectal cancer: a nine-year retrospective study[J]. BMC Surg, 2023, 23(1): 320. doi: 10.1186/s12893-023-02231-z [15] Hou TY, Gan HQ, Zhou JF, et al. Incidence of and risk factors for surgical site infection after colorectal surgery: a multiple-center prospective study of 3, 663 consecutive patients in China[J]. Int J Infect Dis, 2020, 96: 676-681. doi: 10.1016/j.ijid.2020.05.124 [16] Brown R, Burke D. The hidden cost of catheter related blood stream infections in patients on parenteral nutrition[J]. Clin Nutr ESPEN, 2020, 36: 146-149. doi: 10.1016/j.clnesp.2020.01.001 [17] 王秀锋, 陆皓, 马强, 等. 中心静脉导管相关血流感染危险因素的研究进展[J]. 西北国防医学杂志, 2020, 41(9): 584-589. Wang XF, Lu H, Ma Q, et al. Research progress of risk factors for central venous catheter-related bloodstream infection[J]. Medical Journal of National Defending Forces in Northwest China, 2020, 41(9): 584-589. [18] Kin C, Rhoads KF, Jalali M, et al. Predictors of postoperative urinary retention after colorectal surgery[J]. Dis Colon Rectum, 2013, 56(6): 738-746. [19] 肖园园, 谭彩霞, 吴安华. SHEA/IDSA/APIC实践建议: 预防医院感染策略纲要(2022年更新版)[J]. 中国感染控制杂志, 2024, 23(5): 652-660. https://www.cnki.com.cn/Article/CJFDTotal-GRKZ202405017.htm Xiao YY, Tan CX, Wu AH. SHEA/IDSA/APIC practice recommendations: an outline of strategies for preventing healthcare-associated infection (2022 updates)[J]. Chinese Journal of Infection Control, 2024, 23(5): 652-660. https://www.cnki.com.cn/Article/CJFDTotal-GRKZ202405017.htm [20] Kim KD, Funk RJ, Hou HC, et al. Association between care fragmentation and total spending after durable left ventricular device implant: a mediation analysis of health care-associated infections within a National Medicare-Society of Thoracic Surgeons intermacs linked dataset[J]. Circ Cardiovasc Qual Outcomes, 2022, 15(9): e008592. [21] Witt LS, Howard-Anderson J, Prakash-Asrani R, et al. The role of the hospital bed in hospital-onset Clostridioides difficile: a retrospective study with mediation analysis[J]. Infect Control Hosp Epidemiol, 2024, 45(5): 599-603. [22] Boehme AK, Kumar AD, Dorsey AM, et al. Infections present on admission compared with hospital-acquired infections in acute ischemic stroke patients[J]. J Stroke Cerebrovasc Dis, 2013, 22(8): e582-e589. [23] Liu YH, Xiao W, Wang SH, et al. Evaluating the direct economic burden of health care-associated infections among patients with colorectal cancer surgery in China[J]. Am J Infect Control, 2018, 46(1): 34-38. [24] Liu XL, Shrestha R, Koju P, et al. The direct medical economic burden of healthcare-associated infections and antimicrobial resistance: a preliminary study in a teaching hospital of Nepal[J]. J Glob Antimicrob Resist, 2022, 29: 299-303. [25] Gidey K, Gidey MT, Hailu BY, et al. Clinical and economic burden of healthcare-associated infections: a prospective cohort study[J]. PLoS One, 2023, 18(2): e0282141. [26] 崔豆豆. 结直肠癌术后切口感染的危险因素分析及风险预测模型的构建[D]. 呼和浩特: 内蒙古医科大学, 2023. Cui DD. Analysis of risk factors for postoperative incision infection of colorectal cancer and construction of risk prediction model[D]. Hohhot: Inner Mongolia Medical University, 2023. [27] 吴云, 任臻, 朱怡, 等. 单病种支付下患者费用超标影响因素分析——以取除骨折内固定装置为例[J]. 中国医疗保险, 2024(4): 113-117. Wu Y, Ren Z, Zhu Y, et al. Analysis of influencing factors of overspending of patients under single disease payment model-taking removing internal fixation device for fracture as an example[J]. China Health Insurance, 2024(4): 113-117. [28] 杨迎, 江小云. 集束化管理在提高病床使用率中的应用[J]. 现代医院管理, 2024, 22(1): 64-66. Yang Y, Jiang XY. The application of clustered management in improving the utilization rate of hospital beds[J]. Modern Hospital Management, 2024, 22(1): 64-66. [29] 孙巧, 林立, 叶舟, 等. DIP病种组合综合价值评估体系研究[J]. 中国医疗保险, 2023(12): 21-30. Sun Q, Lin L, Ye Z, et al. Research on comprehensive value assessment for big data diagnosis-intervention packet (DIP) payment group[J]. China Health Insurance, 2023(12): 21-30.

 下载:
下载: