疫苗素养自疫苗出现之初就引发讨论,但未获得广泛关注。2019年新型冠状病毒肺炎(简称新冠肺炎)疫情暴发后,各个国家积极采取一系列防控策略和措施,包括研发各类疫苗和推动疫苗接种,以增强人类对病毒的免疫力。然而,受到疫苗研发周期短、新型冠状病毒持续变异、媒体报道信息的质量参差不齐等影响[1-2],导致全球疫苗犹豫群体的存在,许多国家的新冠疫苗接种遇到巨大阻力,疫苗素养才被社会各界重视。本文拟对疫苗素养的界定、分类、测量和研究现状作综述,从而为提升居民疫苗素养,提高疫苗接种率,以有效建立免疫屏障提供理论和实践参考。
1 疫苗素养的界定健康素养是个人获得、理解健康信息知识和相关服务,并通过这些信息管理自身健康的能力[3]。疫苗素养是健康素养的一个类别,提升疫苗素养是应对新冠肺炎疫情大流行的重要手段之一[4-5]。随着新冠疫苗接种工作的开展,人群对疫苗信息的理解能力、辨别能力及疫苗接种的态度尤为重要。沿袭健康素养的概念[6],疫苗素养可定义为个体获得和理解疫苗相关信息和服务,并做出疫苗接种相关的适当决策的能力。
Badua等[7]认为,疫苗素养的定义属性主要包括健康素养、疾病预防、教育和免疫。(1)健康素养属性。基于健康素养的概念模式,疫苗素养不只是关于疫苗的知识,同时还包括建立一个复杂性较低的系统来运送和提供疫苗,是卫生系统正常运行的一个必要条件[8]。在提升健康素养的过程中,人们需要了解疫苗的基本原理是通过刺激人体免疫系统发挥作用以应对疫苗,可预防疾病,进而逐步形成疫苗素养[7]。(2)疾病预防属性。疫苗素养在疾病预防领域的作用十分重要,因为通过疫苗接种建立的群体免疫屏障可阻断传染病在人群中的传播[6]。(3)教育属性。教育赋予一个人正确的态度、技能和价值观,使其对自身健康做出明智的决定,并充分应对可能会影响健康的挑战[6]。疫苗素养要求个人学会在网络媒体中寻找相关信息,并对疫苗接种做出适当的决定。文化程度低的人将在阅读、写作、计算、交流和使用电子技术等方面遇到困难,从而阻碍其获取疫苗相关信息[9]。(4)免疫属性。疫苗接种可提高个体免疫力,并促成群体免疫。“免疫”是建立疫苗素养概念的重要维度,免疫相关术语已被用作评估疫苗素养的工具、内容之一[6]。
尽管疫苗素养研究不多,但是疫苗犹豫得到极大关注(见图 1)。疫苗犹豫指尽管疫苗可及,公众却迟迟未接种或拒绝接种疫苗,导致免疫屏障建立失败。疫苗犹豫被世界卫生组织(WHO)列为2019全球十大健康威胁之一[10]。疫苗犹豫具体取决于个人的环境、背景及疫苗特点。疫苗素养被认为是疫苗接种便利性的组成部分之一,而疫苗接种便利性不足也是疫苗接种率低的原因之一[11]。Ratzan[8]认为,疫苗接种政策应该包括基于健康素养概念的“疫苗素养”,提升疫苗素养可提高疫苗接种的依从性。疫苗素养不能仅被视为了解疫苗,更重要的是其能够建立一个提高人们疫苗接种参与度的系统。利用疫苗素养还可向反疫苗人群介绍疫苗,从而增强他们对疫苗的信心,提升接种意愿,解决疫苗犹豫问题[7]。
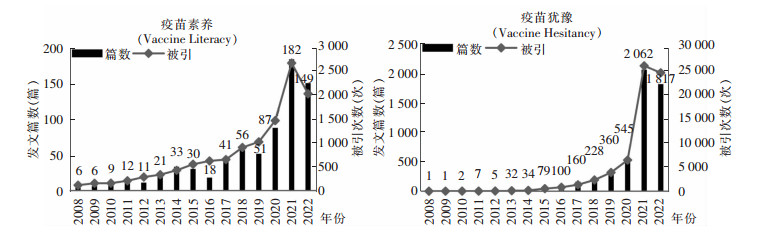 |
| 图 1 主题词检索Web of Science疫苗素养和疫苗犹豫文献情况(截至2022年8月5日) |
虽然“素养”传统上仅在个人层面衡量,但疫苗素养需要考虑人际关系、信息来源、政策和经济等可能的影响因素,必须通过培养公众对疫苗的信心进行评估,因此这一层面上的疫苗素养也可认为是全社会对于疫苗接种决定的认识[12]。基于Nutbeam[13]健康素养模型,疫苗素养可类似分为三个层次:功能性疫苗素养(functional vaccine literacy),主要指阅读和理解疫苗信息和相关服务的基本语言能力;互动性疫苗素养(interactive vaccine literacy),主要指寻找、讨论、获取疫苗信息和相关服务的认知能力和社会技能;批判性疫苗素养(critical vaccine literacy),主要指分析、评估和使用疫苗信息和相关服务,以做出决策的能力。疫苗素养取决于个人情况以及更广泛的社会背景,提升疫苗素养有助于形成接种疫苗的意愿并最终提高疫苗接种率[14]。
疫苗素养是应对当前传染病大流行迫切需要的一项基本健康素养。当人们的自身素养和获取与接种疫苗所需的内容、流程相匹配时,就会形成良好的疫苗素养,进而降低疫苗犹豫的程度。
3 疫苗素养的测量疫苗素养水平测量工具源于健康素养测量工具。目前,疫苗素养研究大多采用Biasio等[15]研制的意大利成人疫苗接种健康素养量表(health literacy about vaccination in adulthood in Italian,HLVa-IT) 来测量疫苗素养水平。该量表基于Ishikawa等[16]开发的针对糖尿病患者健康素养自评问卷,结合疫苗接种领域相关知识,测量重点从临床转移到预防领域。为针对特定的疫苗开展调查,HLVa-IT量表常与改编自婴儿疫苗接种知识测试[17]的疫苗知识测验量表结合使用,见表 1。
| 表 1 疫苗接种健康素养量表HLVa-IT(中文版)[15] |
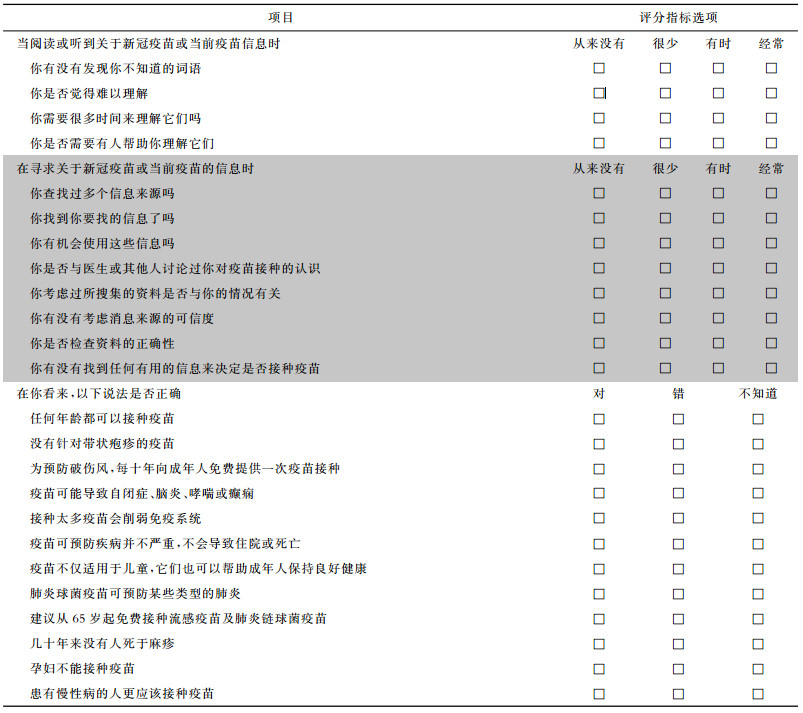
|
HLVa-IT量表有3个维度、12个条目。3个维度包括功能性疫苗素养(4个条目)、互动性疫苗素养(4个条目)、批判性疫苗素养(4个条目)。这三个维度可分别评估,但由于互动性疫苗素养与批判性疫苗素养有相似心理测量特征,两个维度通常进行整合分析。量表采用Likert 4级评分法,在功能性疫苗素养量表中,4分为从来没有,3分为很少,2分为有时,1分为经常。在互动性疫苗素养及批判性疫苗素养中,1分为从来没有,2分为很少,3分为有时,4分为经常。分值取每个量表平均值,总分越高即认为受试者疫苗素养水平越高。疫苗知识测验量表包含12个条目,每个条目回答正确则计1分,总分12分。
通过表面效度检验后,HLVa-IT已被意大利公共卫生部门采用。Maneesriwongul等[18]运用探索性因素分析及验证性因素分析对量表进行检验,得出总体量表的Cronbach’s α系数为0.81,翻译后的疫苗素养量表在泰国得到有效使用。但是,目前疫苗素养的量表仅初步用于量化人群疫苗素养水平,所获得的结论并不一致。在信息过载的情况下,测量出具有较高水平疫苗素养的人也可能会产生信息评估错误[19]。因此,疫苗素养测量工具还需考虑疫苗接种背景及疫苗素养具体内容进一步提升。
4 疫苗素养研究现况新冠疫情发生后,国外学者开始关注疫苗素养研究,主要通过评估人群的疫苗素养水平,研究人群疫苗接种行为及态度,以便有针对性地开展公共卫生干预。而目前国内学者研究主要集中在健康素养,关于疫苗素养的研究还相对较少。
4.1 成年人成年人的疫苗素养水平普遍处于中等或偏上水平。Biasio等[20]结果显示,意大利成年人平均疫苗素养水平较高,功能性疫苗素养得分为2.92±0.70,互动性-批判性疫苗素养得分为3.27± 0.54。受访者对未来新冠病毒疫苗的看法以及对疫苗接种的信念大多是积极的,并且与互动性-批判性疫苗素养水平显著相关,而与功能性疫苗素养水平无关。此外,互动性-批判性疫苗素养得分与年龄有显著关联,年轻人(18~30岁)得分更低,而功能性疫苗素养得分与年龄没有显著关系。
Gusar等[21]对1 227名克罗地亚成年人的调查显示,受访者平均疫苗素养处于中等水平,功能性疫苗素养得分为2.86±0.71,互动性-批判性疫苗素养得分为2.12±0.75,对新冠病毒疫苗的看法持肯定态度的受试者疫苗素养得分更高,且两者呈显著相关。此外,疫苗素养水平随着教育水平的提高而提高(P=0.031),并随着年龄的增长而下降(P<0.001)。患有慢性病、每天吃药或饮酒人的疫苗素养水平较低。
Nath等[22]研究表明,孟加拉国成年人疫苗素养处于中等水平,总得分为33.86±7.21,疫苗素养与疫苗接种意愿没有显著相关性。Costantini[23]对292名边工作边照顾年长父母的日本成年人的互动性疫苗素养及批判性疫苗素养进行评估,结果显示受访者的疫苗素养平均水平较低,且低于健康素养平均水平(2.73 VS 2.86)。随着受访者年龄的增长,疫苗素养相对于他们自身的健康素养有所下降。在给定的年龄,与健康素养相比,较高的疫苗素养与生育子女并随着照料时间的增加而提高。
Maneesriwongul等[18]研究表明,泰国成年人疫苗素养处于较高水平,第一组受访者的功能性疫苗素养得分为2.87±0.69,互动性-批判性疫苗素养得分为3.32±0.53;第二组受访者的功能性疫苗素养得分为2.78±0.73,互动性-批判性疫苗素养得分为3.39±0.51。接种新冠疫苗受访者的疫苗素养水平高于不确定或不愿意接种疫苗的受访者。
Zhang等[24]对560名中国大陆成年人研究表明,受试者健康素养平均得分为3.22±0.46,受试者感知到的压力为中低等水平时,健康素养与降低疫苗犹豫有关;受访者感知到的压力水平较高时,健康素养对疫苗犹豫的影响不显著。
4.2 儿童家长儿童家长疫苗素养处于较高水平。Gendler等[25]研究表明,打算为孩子接种疫苗的父母平均疫苗素养水平高于未打算为孩子接种的父母(3.07±0.44 VS 2.99±0.47),前者对疫苗的看法更积极,但未发现疫苗素养水平与疫苗接种意愿有关联。Wang等[26]研究表明,受过高等教育的父母容易分辨出有关疫苗传闻的信息,并且更能对有争议疫苗的潜在后果给出合理解释。3岁以下孩子的父母比4~6岁孩子的父母具有更高的疫苗素养水平,并且更信任国产疫苗[26]。李锦辉等[27]研究表明,疫苗素养对于促进中国儿童家长疫苗接种意愿具有较大作用,提高疫苗素养可有效降低疫苗犹豫。
Amit等[28]则发现功能性、互动性及批判性健康素养较高的父母似乎更不容易给孩子接种疫苗。Austvoll-Dahlgren等[29]发现健康素养水平高的父母更积极参与有关孩子疫苗接种的决策过程。Yildizeli等[30]研究得出,母亲的健康素养水平较高,且认可接种疫苗的必要性,健康素养水平受教育、收入、就业状况、社保情况、子女人数、子女付费疫苗接种状况,以及不支付疫苗接种费用等因素影响。由于疫苗素养是基于健康素养提出,在目前儿童家长疫苗素养研究较少的情况下,可一定程度上参考健康素养与家长接种态度的研究情况。
4.3 患者人群患者人群的疫苗素养处于中等水平。Correa-Rodríguez等[31]对319例系统性自身免疫性疾病患者进行调查,结果显示受访者对新冠病毒疫苗的态度和看法是积极的,疫苗素养处于中等水平,功能性疫苗素养得分为2.59±0.74,互动性-批判性疫苗素养得分为3.07±0.60,与Biasio等[20, 32]所认为有疾病史的人具有更高疫苗素养的结论相悖。此外,该研究显示教育水平与疫苗素养水平呈正相关,女性患者互动性-批判性疫苗素养得分高于男性,互动性-批判性疫苗素养水平与居住地区、公民身份和社会经济地位相关[31]。
疫苗素养研究纳入相关文献为使用量表且针对新冠疫苗的横断面研究,主要发现见表 2。
| 表 2 疫苗素养研究纳入文献 |
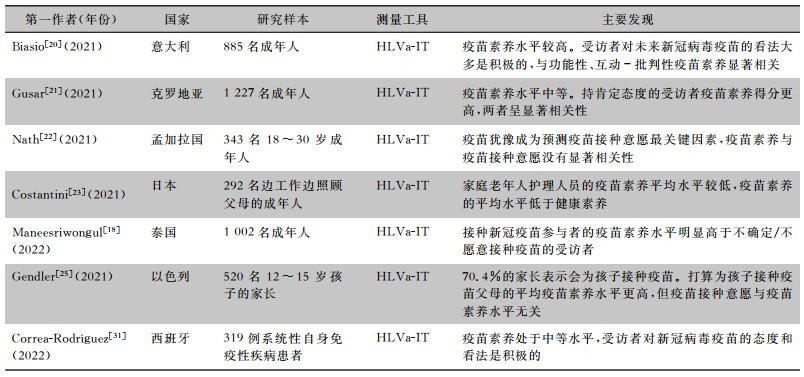
|
综上所述,各国的疫苗素养处于中等水平,疫苗素养水平与特定的社会人口学特征有关,但其影响因素并不一致,疫苗素养水平与新冠病毒疫苗接种意愿的相关性研究结果并不一致。因此,疫苗素养水平是否与新冠病毒疫苗接种意愿存在相关性还需深入研究证实。
5 问题与展望疫苗素养理论和实践研究虽取得一定进展,但大多数研究仍处于探索阶段。主要存在以下几类问题:(1)疫苗素养的概念和内涵有待完善;(2)测量工具来自健康素养,疫苗素养的特定维度测量不足;(3)疫苗素养与疫苗犹豫的关联性研究有待深入;(4)疫苗素养与疫苗接种率之间的关联性以及作用机制有待研究;(5)提升疫苗素养的干预效果评估,存在研究设计不足、样本量偏小、随访时间偏短等问题。
为真正发挥疫苗素养的积极作用,需要结合疫苗素养的三个层次,有针对性地提升人群疫苗素养水平。功能性疫苗素养水平是互动性和批判性疫苗素养的基础,由于疫苗相关信息和服务具有一定专业性,在疫苗信息传播过程中,应加强公众的疫苗相关知识教育,及时调整疫苗信息阅读难度。互动性-批判性疫苗素养水平不足将导致个人无法有效的寻找到疫苗相关信息,做出疫苗接种决定的困难增加[33],因此,政府及相关卫生部门应充分利用社交媒体及相关信息传播网络制定更好的健康传播策略,提高人群疫苗素养。
利益冲突:所有作者均声明不存在利益冲突。
| [1] |
Roozenbeek J, Schneider CR, Dryhurst S, et al. Susceptibility to misinformation about COVID-19 around the world[J]. R Soc Open Sci, 2020, 7(10): 201199. DOI:10.1098/rsos.201199 |
| [2] |
Ashkenazi S, Livni G, Klein A, et al. The relationship between parental source of information and knowledge about measles/measles vaccine and vaccine hesitancy[J]. Vaccine, 2020, 38(46): 7292-7298. DOI:10.1016/j.vaccine.2020.09.044 |
| [3] |
Nutbeam D. Health promotion glossary[J]. Health Promot Int, 1998, 13(4): 349-364. DOI:10.1093/heapro/13.4.349 |
| [4] |
Paakkari L, Okan O. COVID-19:health literacy is an underestimated problem[J]. Lancet Public Health, 2020, 5(5): e249-e250. DOI:10.1016/S2468-2667(20)30086-4 |
| [5] |
Abel T, McQueen D. Critical health literacy and the COVID-19 crisis[J]. Health Promot Int, 2020, 35(6): 1612-1613. DOI:10.1093/heapro/daaa040 |
| [6] |
Biasio LR. Vaccine literacy is undervalued[J]. Hum Vaccin Immunother, 2019, 15(11): 2552-2553. DOI:10.1080/21645515.2019.1609850 |
| [7] |
Badua AR, Caraquel KJ, Cruz M, et al. Vaccine literacy: a concept analysis[J]. Int J Ment Health Nurs, 2022, 31(4): 857-867. DOI:10.1111/inm.12988 |
| [8] |
Ratzan SC. Vaccine literacy: a new shot for advancing health[J]. J Health Commun, 2011, 16(3): 227-229. DOI:10.1080/10810730.2011.561726 |
| [9] |
Michel JP, Goldberg J. Education, healthy ageing and vaccine literacy[J]. J Nutr Health Aging, 2021, 25(5): 698-701. DOI:10.1007/s12603-021-1627-1 |
| [10] |
World Health Organization. Ten threats to global health in 2019[EB/OL]. (2019-01-25)[2022-05-28]. https://www.who.int/news-room/spotlight/ten-threats-to-global-hea-lth-in-2019.
|
| [11] |
MacDonald NE, SAGE Working Group on Vaccine Hesitancy. Vaccine hesitancy: definition, scope and determinants[J]. Vaccine, 2015, 33(34): 4161-4164. DOI:10.1016/j.vaccine.2015.04.036 |
| [12] |
Rauh LD, Lathan HS, Masiello MM, et al. A select bibliography of actions to promote vaccine literacy: a resource for health communication[J]. J Health Commun, 2020, 25(10): 843-858. DOI:10.1080/10810730.2021.1878312 |
| [13] |
Nutbeam D. Health literacy as a public health goal: a challenge for contemporary health education and communication strategies into the 21st century[J]. Health Promot Int, 2000, 15(3): 259-267. DOI:10.1093/heapro/15.3.259 |
| [14] |
Lorini C, Santomauro F, Donzellini M, et al. Health literacy and vaccination: a systematic review[J]. Hum Vaccin Immunother, 2018, 14(2): 478-488. DOI:10.1080/21645515.2017.1392423 |
| [15] |
Biasio LR, Giambi C, Fadda G, et al. Validation of an Italian tool to assess vaccine literacy in adulthood vaccination: a pilot study[J]. Ann Ig, 2020, 32(3): 205-222. |
| [16] |
Ishikawa H, Takeuchi T, Yano E. Measuring functional, communicative, and critical health literacy among diabetic patients[J]. Diabetes Care, 2008, 31(5): 874-879. DOI:10.2337/dc07-1932 |
| [17] |
Società-Italiana di Pediatria. Vaccine quiz[EB/OL]. (2019-03-15)[2022-05-28]. https://www.sip.it/2019/03/15/.
|
| [18] |
Maneesriwongul W, Butsing N, Visudtibhan PJ, et al. Translation and psychometric testing of the Thai COVID-19 vaccine literacy scale[J]. Pacific Rim Int J Nurs Res, 2022, 26(1): 175-186. |
| [19] |
Biasio LR, Carducci A, Fara GM, et al. Health literacy, emotionality, scientific evidence: elements of an effective communication in public health[J]. Hum Vaccin Immunother, 2018, 14(6): 1515-1516. DOI:10.1080/21645515.2018.1434382 |
| [20] |
Biasio LR, Bonaccorsi G, Lorini C, et al. Italian adults' likelihood of getting COVID-19 vaccine: a second online survey[J]. Vaccines (Basel), 2021, 9(3): 268. DOI:10.3390/vaccines9030268 |
| [21] |
Gusar I, Konjevoda S, Babić G, et al. Pre-vaccination COVID-19 vaccine literacy in a Croatian adult population: a cross-sectional study[J]. Int J Environ Res Public Health, 2021, 18(13): 7073. DOI:10.3390/ijerph18137073 |
| [22] |
Nath R, Imtiaz A, Nath SD, et al. Role of vaccine hesitancy, eHealth literacy, and vaccine literacy in young adults' COVID-19 vaccine uptake intention in a lower-middle-income country[J]. Vaccines (Basel), 2021, 9(12): 1405. DOI:10.3390/vaccines9121405 |
| [23] |
Costantini H. COVID-19 vaccine literacy of family carers for their older parents in Japan[J]. Healthcare (Basel), 2021, 9(8): 1038. |
| [24] |
Zhang HQ, Li Y, Peng SH, et al. The effect of health literacy on COVID-19 vaccine hesitancy among community population in China: the moderating role of stress[J]. Vaccine, 2022, 40(32): 4473-4478. DOI:10.1016/j.vaccine.2022.06.015 |
| [25] |
Gendler Y, Ofri L. Investigating the influence of vaccine lite-racy, vaccine perception and vaccine hesitancy on Israeli pa-rents' acceptance of the COVID-19 vaccine for their children: a cross-sectional study[J]. Vaccines (Basel), 2021, 9(12): 1391. DOI:10.3390/vaccines9121391 |
| [26] |
Wang XM, Zhou XD, Leesa L, et al. The effect of vaccine lite-racy on parental trust and intention to vaccinate after a major vaccine scandal[J]. J Health Commun, 2018, 23(5): 413-421. DOI:10.1080/10810730.2018.1455771 |
| [27] |
李锦辉, 张缘. 信息疫情视角下儿童家长的疫苗犹豫机制研究[J]. 全球传媒学刊, 2022, 9(3): 16-34. Li JH, Zhang Y. Study on the vaccine hesitant mechanism of children's parents from the perspective of information epide-mic[J]. Global Journal of Media Studies, 2022, 9(3): 16-34. |
| [28] |
Amit Aharon A, Nehama H, Rishpon S, et al. Parents with high levels of communicative and critical health literacy are less likely to vaccinate their children[J]. Patient Educ Couns, 2017, 100(4): 768-775. DOI:10.1016/j.pec.2016.11.016 |
| [29] |
Austvoll-Dahlgren A, Helseth S. What informs parents' decision-making about childhood vaccinations?[J]. J Adv Nurs, 2010, 66(11): 2421-2430. DOI:10.1111/j.1365-2648.2010.05403.x |
| [30] |
Yildizeli F, Alabaz D, Gözüyeşil E. Determining the relationship of parents, knowledge and attitudes and health literacy about the admission or refusal of childhood immunization[J]. J Pediatr Inf, 2021, 15(2): e88-e96. DOI:10.5578/ced.202119816 |
| [31] |
Correa-Rodríguez M, Rueda-Medina B, Callejas-Rubio JL, et al. COVID-19 vaccine literacy in patients with systemic autoimmune diseases[J]. Curr Psychol, 2022, 1-16. DOI:10.1007/s12144-022-02713-y |
| [32] |
Biasio LR, Bonaccorsi G, Lorini C, et al. Assessing COVID-19 vaccine literacy: a preliminary online survey[J]. Hum Vaccin Immunother, 2021, 17(5): 1304-1312. DOI:10.1080/21645515.2020.1829315 |
| [33] |
Zhang F, Or PPL, Chung JWY. The effects of health literacy in influenza vaccination competencies among community-dwe-lling older adults in Hong Kong[J]. BMC Geriatr, 2020, 20(1): 103. DOI:10.1186/s12877-020-1504-5 |



