手术后肺炎(postoperative pneumonia, POP)属于医院获得性感染,占所有医院获得性肺炎的50%[1],也是所有外科患者第三大常见的并发症。发生POP不仅延长住院时间,增加医疗费用[2],而且约一半的术后死亡直接或间接与其相关[3]。目前国内关于POP的调查研究多限定于特定手术部位或特定科室,整个外科系统POP发病率、病死率的调查少见。为此,本研究对某三级甲等综合性医院外科系统手术患者POP发生情况进行流行病学调查与分析,包括调查外科POP发病率、病死率及其感染特点,探索POP危险因素,为POP的防控提供科学依据。现将调查结果报告如下。
1 对象与方法 1.1 研究对象某三级甲等综合性教学医院2014年1月1日—2018年12月31日普通外科、心脏外科、神经外科、胸外科、骨科、泌尿外科、耳鼻咽喉-头颈外科、妇产科、儿外科等进行外科手术且住院时间>48 h的全部患者。
1.2 方法 1.2.1 调查方法采用医院感染实时监测系统对该院所有临床科室的住院患者进行全面综合性监测,每日由临床医务人员和医院感染管理专职人员查看医院感染实时监测系统中患者的预警信息及病历,根据患者临床症状(咳嗽、咳痰、啰音等)、感染指标(体温、血常规、尿常规、粪便常规、降钙素原、C反应蛋白)、感染相关风险因素(中心静脉置管、有创呼吸机的使用、导尿管置管等)、病原学送检结果、抗菌药物使用情况、感染血清学检查结果、影像学阳性结果等判断患者是否发生医院感染。临床医务人员和医院感染管理专职人员均经过专门统一的培训,包括调查方法,感染的诊断标准,患者预警信息的处理、报告和反馈等。调查结果按统一设计的调查表进行登记,包括患者基本信息,医院感染的发生情况、风险因素及特点。
1.2.2 诊断依据POP指患者在外科手术前不存在,也不处于感染潜伏期,而在术后直至出院期间获得的肺炎。医院获得性肺炎的诊断依据中华人民共和国卫生部2001年颁布的《医院感染诊断标准(试行)》[4]中下呼吸道感染和中国医院协会《医院感染预防与控制能力建设项目》[5]中呼吸机相关肺炎的定义进行诊断。
1.2.3 感染病原学的判定医院感染病原体是指从感染部位分离出的病原体,并排除定植与污染;一个感染部位若分离出多个病原体,在排除定植与污染后则判定为混合感染;但同一感染部位在一个感染周期内多次分离出相同菌株只计一株。多重耐药菌(multidrug-resistant organism, MDRO)感染的判断标准依据MDRO暂行标准的定义[6-7]。MDRO主要包括耐甲氧西林金黄色葡萄球菌(methicillin-resistant Staphylococcus aureus,MRSA)、耐甲氧西林表皮葡萄球菌(methicillin-resistant Staphylococcus epidermidis, MRSE)、耐碳青霉烯类肠杆菌科细菌(carbapenem-resistant Enterobacteriaceae,CRE)、耐碳青霉烯类鲍曼不动杆菌(carbapenem-resistant Acinetobacter baumannii,CRAB)和多重耐药铜绿假单胞菌(multidurg-resis-tant Pseudomonas aeruginosa,MDR-PA)。
1.3 统计分析所有资料使用Excel 2013录入、核对及逻辑纠错,应用SPSS 24.0软件进行数据分析。对计量资料采用Kolmogorov-Smirnov检验进行正态性检验。正态分布采用均数±标准差描述,偏态分布数值变量用中位数(四分位数)描述。计数资料采用构成比描述。POP发病率、病死率的比较采用χ2检验或Fisher确切概率法,P≤0.05为差异有统计学意义。
2 结果 2.1 手术患者基本特征2014—2018年某三级甲等综合性医院外科系统符合纳入要求的外科手术患者共111 377例,其中男性46 688例,占41.92%;女性64 689例,占58.08%。年龄1 d~99岁,呈偏态分布(P<0.001),年龄中位数(四分位数)为49(34,63)岁。
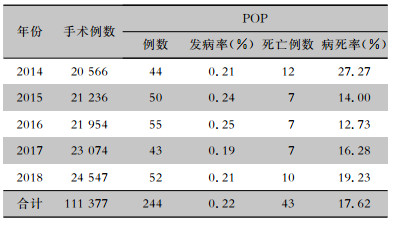
2.2 患者POP发生情况2014—2018年外科手术患者共发生POP 244例次,其中43例死亡。POP发病率为0.22%,病死率为17.62%。
2.2.1 POP发生趋势2014—2018年外科患者POP发病率波动在0.19%~0.25%,各年份间发病率差异无统计学意义(χ2=2.47,P=0.65)。POP病死率波动在14.00%~27.27%,各年份之间病死率比较,差异无统计学意义(χ2=4.33,P=0.36)。见表 1。外科手术POP发病率、病死率按照不同月份和不同季节进行比较,差异均无统计学意义(P>0.05)。
| 表 1 2014—2018年外科手术患者POP发病与病死情况 Table 1 Incidence and case fatality rate of POP in surgical patients from 2014 to 2018 |
|
不同手术科室POP发病率不同,以心脏外科(3.76%)、神经外科(1.46%)、胸外科(0.66%)和儿外科(0.60%)较高,各科室之间POP发病率,差异有统计学意义(χ2=1 187.77,P<0.001)。各科室之间POP病死率比较,差异无统计学意义(χ2=11.95,P=0.14)。见表 2。心脏外科、神经外科、胸外科和儿外科手术患者仅占外科手术患者的10.53%,而POP例数占全部POP例数的56.56%。与其余手术科室患者相比,上述四个科室患者POP发病风险更高(OR=11.23,95%CI=8.71~14.47,P < 0.01)。
| 表 2 不同手术科室患者POP发病与病死情况 Table 2 Incidence and case fatality rate of POP in patients in different surgical departments |

|
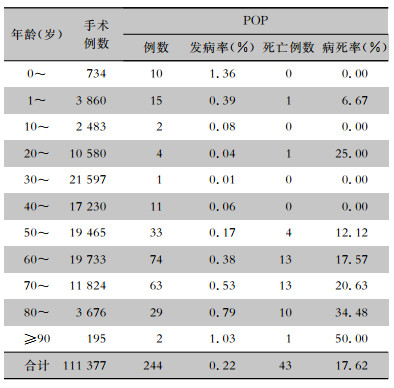
不同性别POP的发病率不同,男性POP发病率(158/46 688,0.34%)高于女性(86/64 689,0.13%),差异有统计学意义(χ2=52.37,P<0.001)。男女POP病死率(18.35% VS 16.28%)比较,差异无统计学意义(χ2=0.17,P=0.68)。不同年龄组患者POP发病率比较,差异有统计学(χ2=270.01,P<0.001)。各年龄组POP发病率趋势图呈“U”字型。小于1岁和≥90岁组手术患者POP发病率最高,分别为1.36%和1.03%,30~39岁手术患者POP发病率(0.01%)最低。不同年龄组POP病死率比较差异无统计学意义(χ2=1.47,P=0.23),见表 3。10岁以下组及60岁以上组患者的POP例数占整个感染例数的79.10%,而手术例数仅占手术总例数35.93%。与其余年龄组患者相比,10岁以下及60岁以上患者POP发病风险更高(OR=6.78,95%CI=4.98~9.23,P < 0.01)。10岁以下及60岁以上男性的POP例数占整个感染例数的50.41%,而手术例数占手术总例数的20.16%。与其余患者相比,10岁以下及60岁以上男性患者POP发病风险更高(OR=4.04,95%CI=3.14~5.20,P < 0.01)。
| 表 3 外科不同年龄组手术患者POP发病与病死情况 Table 3 Incidence and case fatality rate of POP in surgical patients in different age groups |
|
244例POP患者中,153例感染患者检出病原体(62.70%)。其中39例患者(15.98%)发生两种及两种以上病原菌混合感染。共检出病原体213株,革兰阳性菌(G+)占11.74%(25株),革兰阴性菌(G-)占76.52%(163株),真菌占11.74%(25株)。术后肺炎检出病原体居前5位的依次为鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌、嗜麦芽窄食单胞菌、白假丝酵母菌,5种菌占全部分离病原体的70.42%(150株)。见图 1。
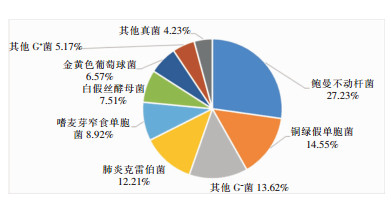 |
| 图 1 POP患者感染病原体种类及构成比圆图 Figure 1 Species and constituent of pathogens causing POP in patients |
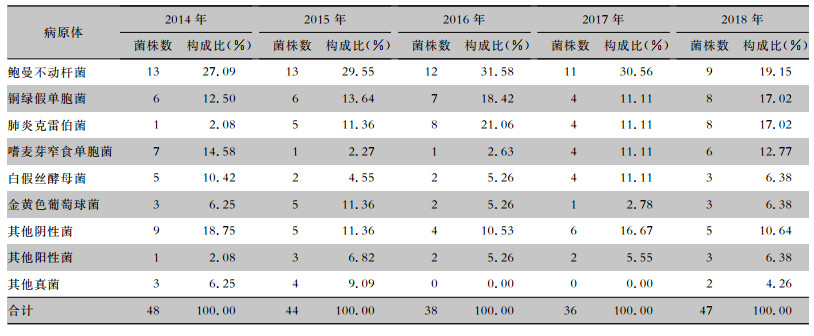
2014—2018年鲍曼不动杆菌位居每年POP患者检出病原体的第一顺位,肺炎克雷伯菌检出率呈上升趋势,所占比率由2.08%上升至17.02%。嗜麦芽窄食单胞菌所占比率由14.58%降至12.77%。其他病原体每年变化不大,见表 4。
| 表 4 2014—2018年POP患者检出病原菌种类分布 Table 4 Distribution of pathogens causing POP in patients from 2014 to 2018 |
|
213株病原体中,MDRO检出率为30.99%(66/213),其中CRAB检出率为81.03%(47/58),MRSA检出率为50.00%(7/14),MDR-PA检出率为9.68%(3/31),CRE检出率为23.53%(8/34),另检出MRSE 1株。
3 讨论 3.1 该院POP发病率处于低水平POP是常见的医院获得性感染,但国内外缺乏统一的定义,POP感染率各不相同。国内医院感染中没有专门的“术后肺炎”的定义。本研究按国内现行的医院感染监测的诊断标准[4-5],将外科手术后发生的医院获得性肺炎定义为POP。该三级甲等综合医院外科手术POP总发病率为0.22%,本研究提供国内较少报告的外科整体POP发生率,为全院POP防控提供基础数据。该院POP发生率低于国内研究[8]的术后肺部感染发生率(1.2%),低于国外大样本研究[9-11]的POP发生率(0.9%~2.2%), 可能与该院重视医院感染防控,医院感染防控措施落实到位,整体医院感染率控制在低水平有关。同时,本研究发现外科手术POP病死率为17.62%,高于国外11.1%的POP病死率[9],需重视术后肺炎的防控。
3.2 心脏外科、神经外科和胸外科是POP高发科室本组研究发现,心脏外科、神经外科、胸外科是该院POP发病率居前三的科室,上述科室的共同特点是手术时间长、创伤大、失血多,易对患者免疫功能造成较大破坏,使患者容易发生术后感染。除以上共性外,各科室的特性也是POP发生高的原因。心脏外科手术过程中正中胸骨切开术、体外循环等操作影响术后肺部功能,使心脏外科手术患者容易发生POP。神经外科术后患者常伴有不同程度的意识障碍,甚至长期昏迷不醒,吞咽、咳嗽反射减弱或消失,呼吸道清除功能不全,易使肠道细菌在口咽部定植,定植菌可通过误吸或吸痰等带入下呼吸道造成肺部感染[12]。胸外科手术患者常因胸部切口疼痛,术后由原有胸式呼吸改为腹式呼吸,导致术后持续低潮气量,功能残气量降低、肺不张,降低咳嗽排痰能力,发生气道分泌物潴留,从而导致POP[13-14]。
3.3 婴儿、高龄患者、男性患者是发生POP的高危人群本研究发现,年龄小于1岁的婴儿POP发病率最高,且随年龄增长出现先降低后增加的趋势,与总体医院感染发病率的趋势相同[15]。国外文献[16]报道,儿童外科POP发病率为0.71%,与本研究相近。婴儿、儿童的免疫系统尚未成熟,较成人更容易发生POP。目前国内对儿童POP关注较少,其发病情况、危险因素和防控措施有待进一步研究。此外,已有研究[17-18]表明,高龄是特定手术POP的独立危险因素,原因可能是:(1)老年人呼吸纤毛运动能力降低,肺功能降低;(2)老年人常合并多种基础疾病,耐受手术能力较差[19]。男性患者POP发病率高于女性患者,与文献[20-21]结果相同,可能与女性代谢麻醉药物的能力比男性强有关[22]。早苏醒可减少呼吸机辅助通气的时间,减少气道的机械损伤,从而降低POP发病率。但也有研究[23-24]报告,性别作为POP的危险因素不具有统计学意义,可能与吸烟的患者在不同性别中分布不均衡有关,因为吸烟是POP的独立危险因素[25-26]。采用分析流行病学方法调查POP独立危险因素是下一步的研究方向。可将吸烟、手术切口类型、手术部位等因素纳入POP的多因素模型中,确定性别是否是POP的独立危险因素。
3.4 该院POP病原菌以G-菌为主,MDRO检出率高该院POP优势菌是G-菌,与既往综述报道[27-28]相同,但G-菌占比高于既往综述,可能与近年来G-菌占POP病原菌的比例有所增高有关[29]。调查发现POP分离的主要病原菌是鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌,其中鲍曼不动杆菌一直位于第一顺位,肺炎克雷伯菌近年检出率呈增高趋势。不同地域、等级、类别的医院POP分离的主要病原菌可能有所不同。了解本院POP病原学情况,可指导临床经验性使用抗菌药物。该院MDRO检出率为30.99%,其中CRAB的检出率高达81.03%,要注意选取敏感的抗菌药物和注意高级别抗菌药物使用时间。
| [1] |
Fujita T, Sakurai K. Multivariate analysis of risk factors for postoperative pneumonia[J]. Am J Surg, 1995, 169(3): 304-307. DOI:10.1016/S0002-9610(99)80163-9 |
| [2] |
Chughtai M, Gwam CU, Mohamed N, et al. The epidemiology and risk factors for postoperative pneumonia[J]. J Clin Med Res, 2017, 9(6): 466-475. DOI:10.14740/jocmr3002w |
| [3] |
陈孝平. 外科学[M]. 北京: 人民卫生出版社, 2010.
|
| [4] |
中国人民共和国卫生部.医院感染诊断标准(试行)[S].北京, 2001.
|
| [5] |
Horan TC, Andrus M, Dudeck MA. CDC/NHSN surveillance definition of health care-associated infection and criteria for specific types of infections in the acute care setting[J]. Am J Infect Control, 2008, 36(5): 309-332. DOI:10.1016/j.ajic.2008.03.002 |
| [6] |
李春辉, 吴安华. MDR、XDR、PDR多重耐药菌暂行标准定义:国际专家建议[J]. 中国感染控制杂志, 2014, 13(1): 62-64. |
| [7] |
Magiorakos AP, Srinivasan A, Carey RB, et al. Multidrug-resistant, extensively drug-resistant and pandrug-resistant bacteria:an international expert proposal for interim standard definitions for acquired resistance[J]. Clin Microbiol Infect, 2012, 18(3): 268-281. DOI:10.1111/j.1469-0691.2011.03570.x |
| [8] |
周珏, 张贤平, 姜亦虹. 不同手术时机患者术后肺部感染情况[J]. 中国感染控制杂志, 2017, 16(3): 237-239. |
| [9] |
Linde-Zwirble WT, Bloom JD, Mecca RS, et al. Post-operative pneumonia in the US[J]. Am J Infect Control, 2010, 38(5): e146. |
| [10] |
Hawn MT, Houston TK, Campagna EJ, et al. The attributable risk of smoking on surgical complications[J]. Ann Surg, 2011, 254(6): 914-920. DOI:10.1097/SLA.0b013e31822d7f81 |
| [11] |
Kim Y, Cho SH, June KJ, et al. Effects of hospital nurse staffing on in-hospital mortality, pneumonia, sepsis, and urinary tract infection in surgical patients[J]. J Korean Acad Nurs, 2012, 42(5): 719-729. DOI:10.4040/jkan.2012.42.5.719 |
| [12] |
许缤, 陈红岩, 孙嫣, 等. 神经外科手术后医院获得性肺炎危险因素分析[J]. 中华医院感染学杂志, 2010, 20(21): 3310-3311, 3321. |
| [13] |
王彬, 袁顺达, 崔健. 普胸外科手术患者医院感染易感因素的临床分析[J]. 中华医院感染学杂志, 2011, 21(16): 3363-3365. |
| [14] |
许缤, 陈红岩, 孙嫣, 等. 胸外科手术后医院获得性肺炎危险因素分析[J]. 中华医院感染学杂志, 2012, 22(1): 64-66. |
| [15] |
吴娴波.医院感染流行病学研究[D].广州: 第一军医大学, 2007. http://cdmd.cnki.com.cn/article/cdmd-90023-2007211393.htm
|
| [16] |
González-Rubio Aguilar P, Ávalos Arenas V, Vega Gudiño NA, et al. The impact of tooth brushing versus tooth brushing and chlorhexidine application to avoid postoperative pneumonia in children[J]. Am J Infect Control, 2019, 47(11): 1340-1345. DOI:10.1016/j.ajic.2019.05.018 |
| [17] |
Allou N, Bronchard R, Guglielminotti J, et al. Risk factors for postoperative pneumonia after cardiac surgery and development of a preoperative risk score[J]. Crit Care Med, 2014, 42(5): 1150-1156. DOI:10.1097/CCM.0000000000000143 |
| [18] |
罗文娟.开颅手术后肺炎的危险因素分析[D].广西: 广西医科大学, 2017. http://cdmd.cnki.com.cn/404.htm
|
| [19] |
刘雪云. 围手术期肺炎研究进展[J]. 中国冶金工业医学杂志, 2016, 33(1): 13-14. |
| [20] |
田甜.老年颅脑择期手术患者术后肺部感染的相关因素研究[D].南昌: 南昌大学, 2017. http://cdmd.cnki.com.cn/Article/CDMD-10403-1017224129.htm
|
| [21] |
袁哲.全麻开胸手术术后肺部感染相关因素分析[D].南宁: 广西医科大学, 2013. http://cdmd.cnki.com.cn/Article/CDMD-10598-1013246863.htm
|
| [22] |
Pleym H, Spigset O, Kharasch ED, et al. Gender differences in drug effects:implications for anesthesiologists[J]. Acta Anaesthesiol Scand, 2003, 47(3): 241-259. DOI:10.1034/j.1399-6576.2003.00036.x |
| [23] |
Kilic A, Ohkuma R, Grimm JC, et al. A novel score to estimate the risk of pneumonia after cardiac surgery[J]. J Thorac Cardiovasc Surg, 2016, 151(5): 1415-1420. DOI:10.1016/j.jtcvs.2015.12.049 |
| [24] |
陈丽萍, 唐凤鸣, 罗麟洁, 等. 颅脑术后患者肺部感染的危险因素及干预效果研究[J]. 中华医院感染学杂志, 2017, 27(1): 120-123, 135. |
| [25] |
Saxena A, Shan L, Reid C, et al. Impact of smoking status on early and late outcomes after isolated coronary artery bypass graft surgery[J]. J Cardiol, 2013, 61(5): 336-341. DOI:10.1016/j.jjcc.2013.01.002 |
| [26] |
Bayfield NGR, Pannekoek A, Tian DH. Preoperative cigarette smoking and short-term morbidity and mortality after cardiac surgery:a meta-analysis[J]. Heart Asia, 2018, 10(2): e011069. DOI:10.1136/heartasia-2018-011069 |
| [27] |
张渊, 祝墡珠. 术后肺炎的研究进展[J]. 中华医院感染学杂志, 2007, 17(10): 1318-1320. |
| [28] |
崔德健. 术后肺炎及其防治[J]. 中华结核和呼吸杂志, 2002, 25(1): 45-47. |
| [29] |
文细毛, 任南, 吴安华, 等. 2016年全国医院感染监测网手术后下呼吸道感染现患率调查[J]. 中国感染控制杂志, 2018, 17(8): 653-659. |



