重症监护病房(intensive care unit, ICU)收治的患者通常病情危重,免疫力低下,基础疾病严重,各种侵入性操作较多,发生医院感染的危险性比普通病房患者高5~10倍[1-2]。鲍曼不动杆菌(Acinetobacter baumannii, AB)引起的下呼吸道医院感染是ICU患者常见的继发感染[3-4]。因此,ICU一直以来是医院感染防控工作中的重中之重,甚至许多研究专门针对ICU患者医院下呼吸道感染进行报道[5-7]。2006年Fournier等[8]发现AB绝大多数耐药基因可以通过水平基因转移的机制从外界环境直接获得,比基因变异进化为耐药迅速,增加了临床抗感染治疗的难度。中华人民共和国国家卫生和计划生育委员会于2016年12月27日发布了《重症监护病房医院感染预防与控制规范》,于2017年6月1日实施。经过医务人员医院感染防控措施的不断实施,ICU是否仍然是多重耐药鲍曼不动杆菌(multidrug-resistant Acinetobacter baumannii, MDR-AB)下呼吸道医院感染发生的高危单元,是否仍然是多重耐药菌医院感染控制的工作重点,需要进一步研究。
1 资料与方法 1.1 研究资料选取2017年8月1日—2018年8月1日某院本部住院患者中由AB引起的医院下呼吸道感染患者,剔除同一患者相同部位分离的重复菌株和耐药性不确定的菌株。通过电子病历、检验系统和杏林医院感染实时监控系统软件采集患者人口学特征、临床资料和病原菌耐药情况,本次研究的所有变量均为患者发生医院下呼吸感染前的变量。本研究经本院伦理委员会批准,并在患者知情同意的前提下开展。伦理审查决议编号为:2018-R084。
1.2 方法 1.2.1 手卫生抽查方法采取观察法和问卷调查相结合的方式,由经过培训的感控医生统一、不定期到ICU和普通病房按照《手卫生调查表》对医护人员的手卫生执行情况进行现场调查,并按照《手卫生知识知晓调查表》现场询问医护人员对手卫生知识知晓情况,并记录。收集后按照统一标准进行打分。《手卫生知识知晓调查表》包括5个条目,4条为手卫生相关基本知识,1条为手卫生操作的正确方法。
1.2.2 研究方法将66例MDR-AB感染患者作为病例组,以性别、年龄作为匹配因素,按照年龄±2岁、性别相同与病例组进行1:1匹配,筛选同期非MDR-AB感染患者作为对照组。
1.2.3 医院感染诊断标准依据卫生部2001年颁布的《医院感染诊断标准(试行)》对下呼吸道医院感染病例进行诊断。下呼吸道医院感染又分为早期(入院≤4 d)和晚期(入院>4 d)。故在logistic回归分析中的一些时间变量的赋值是以4 d为分界。
1.2.4 细菌鉴定及药敏试验使用Vitek 2-Compact全自动细菌鉴定药物敏感仪(法国生物梅里埃公司)对标本分离菌种进行鉴定,K-B法补充头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、哌拉西林、美罗培南,纸片均为英国OXOID公司产品。药敏试验和结果判定标准均按美国临床实验室标准化协会(Clinical and Laboratory Standard Institute,CLSI)2015年版选药规则判读标准和质控。
1.3 统计分析应用EpiData 3.1软件双轨录入数据,并核查。应用SPSS 22.0软件进行统计分析。计数资料采用百分比进行统计描述,组间比较采用1:1配对χ2检验;符合正态分布的连续性变量资料采用均数±标准差进行统计描述,组间比较采用两样本比较的t检验;非正态分布的连续性变量采用中位数和四分位数间距进行统计描述,组间比较采用基于秩的非参数检验。P≤0.05为差异有统计学意义。以病例组为应变量,将单因素分析中有意义的二分类变量纳入,再用分层Cox模型来拟合配对logistic模型控制其他混杂因素,进行危险因素分析。
2 结果 2.1 匹配前一般资料2017年8月1日—2018年8月1日共有227例AB引起的下呼吸道医院感染患者,其中MDR-AB感染66例,男性42例,女性24例,年龄1 d~88岁,平均年龄(56.21±21.85)岁。非MDR-AB感染161例,男性115例,女性46例,平均年龄(57.14±17.29)岁。发生AB下呼吸道医院感染前患者的二联抗菌药物使用日数、导尿管留置日数、手术例数、侵入性操作使用例数均为非MDR-AB组高于MDR-AB组,差异有统计学意义(均P<0.05)。见表 1。
| 表 1 匹配前AB医院下呼吸道感染患者一般资料比较 Table 1 Comparison of general data of patients with AB HA-LRTI before matching |

|
以66例MDR-AB感染患者作为病例组,对照组按照年龄±2岁、性别相同与病例组按照1:1进行匹配。年龄、性别匹配后,发生AB下呼吸道医院感染前患者二联抗菌药物使用日数、导尿管留置日数、中心静脉置管日数均为对照组高于病例组,差异有统计学意义(均P<0.05)。发生AB下呼吸道医院感染前患者ICU入住率、中心静脉导管留置率和导尿管留置率均为病例组高于对照组,差异有统计学意义(均P<0.05)。见表 2~3。
| 表 2 匹配后病例组与对照组患者一般资料比较 Table 2 Comparison of general data of patients in case group and control group after matching |

|
| 表 3 患者发生MDR-AB下呼吸道医院感染的单因素分析[例(%)] Table 3 Univariate analysis on MDR-AB HA-LRTI in patients(No. of cases[%]) |

|
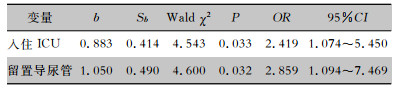
采用1:1匹配病例对照研究方法,以是否发生MDR-AB感染为应变量,以可能引起MDR-AB下呼吸道医院感染的因素:感染前是否入住ICU(是=1,否=0)、感染前是否留置中心静脉导管(是=1,否=0)及感染前是否留置导尿管(是=1,否=0)作为自变量并进行赋值,logistic回归分析结果显示,入住ICU和留置导尿管是MDR-AB感染的独立危险因素。见表 4。
| 表 4 MDR-AB感染影响因素的logistic回归分析 Table 4 Logistic regression analysis on influencing factors for MDR-AB infection |
|
病例组与对照组患者检出的AB对头孢呋辛/舒巴坦的耐药率均>90%,对多粘菌素B的敏感率均为100%,除上述抗菌药物外,病例组患者检出AB对其他抗菌药物的耐药率均高于对照组(均P<0.05)。见表 5。
| 表 5 病例组与对照组患者检出AB对常用抗菌药物的耐药情况 Table 5 Resistance of AB to commonly used antimicrobial agents in patients in case group and control group |

|
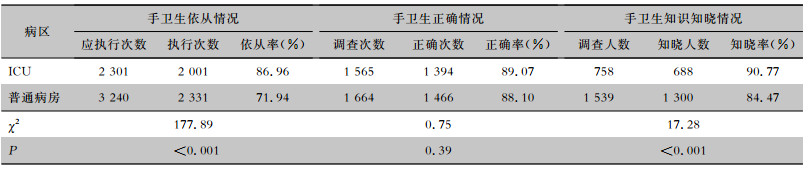
2017年8月—2018年8月抽查的医护人员手卫生依从率为ICU(86.96%)高于普通病房(71.94%),差异有统计学意义(P<0.05)。ICU医护人员手卫生知识知晓率(90.77%)也高于普通病房(84.47%),差异有统计学意义(P<0.05)。见表 6。
| 表 6 ICU和普通病房手卫生抽查结果 Table 6 Hand hygiene check result in ICU and general wards |
|
AB是广泛存在于医院环境中的非发酵革兰阴性杆菌,属于条件致病菌,主要在皮肤、呼吸道、口腔及肠道等多种器官组织中定植和繁殖,是世界范围内引起医院感染的重要病原菌,且以肺部感染最为常见,是目前清除难度较大的病原菌之一[9-10]。MDR-AB是指对下列五类抗菌药物中至少三类抗菌药物耐药的菌株,包括抗假单胞菌头孢菌素、抗假单胞菌碳青霉烯类、含β-内酰胺酶抑制剂的复合剂(包括哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、氨苄西林/舒巴坦)、氟喹诺酮类、氨基糖苷类抗生素。其耐药机制主要有:(1)产生抗菌药物灭活酶;(2)药物作用靶位改变;(3)药物到达作用靶位量的减少[11]。目前MDR-AB已成为“超级细菌”,且呈广泛蔓延趋势,其感染防控形势极为严峻,对全球范围的公共卫生构成严重威胁[12-13]。MDR-AB引发的医院下呼吸道感染增加了临床诊断和治疗的难度,延长了住院时间,导致患者病死率升高[14]。
ICU收治的为危重患者,侵入性操作多,机械通气患者通气时间越久,病原菌越容易在呼吸道繁殖。滥用抗菌药物、床间距小、感染控制措施落实不到位和过度使用侵入性操作均促使抗菌药物耐药性的发生[15]。一篇关于中国ICU患者下呼吸道医院感染的Meta分析中指出,ICU患者下呼吸道医院感染的发生率为16.2%(95%CI: 12.8%~20.4%),病死率为37.4%(95%CI : 24.6%~52.2%),在ICU的平均住院日数为12.4 d(95%CI: 9.6~15.3),AB为主要的病原菌,占13.9% [16]。本研究中,ICU医护人员手卫生依从率和手卫生知识知晓率均高于普通病房(均P<0.05),虽然能够说明ICU医护人员的医院感染防控意识比普通病房强,但是以性别、年龄±2岁作为匹配因素,采用1:1个体匹配病例对照,后用logistic回归控制其他混杂因素后,本研究发现ICU依然是MDR-AB下呼吸道医院感染发生的高危单元。与文献[15-16]报道的结论相符。
多重耐药菌的主要传播途径是接触传播,Tajeddin等[4]对ICU环境和医务人员手进行采样,发现AB是检出较多的菌群,检出率分别为1.4%、16.5%,患者的氧气面罩、呼吸机和床单是污染最严重的地方。医务人员手卫生标本中检出的AB对头孢吡肟广谱头孢菌素的耐药率为51.5%,但是环境采样检出的AB耐药率能高达95.5%。因此,应加强ICU环境的医院感染控制措施,环境表面进行清洁擦拭时,应有序进行,由轻度污染到中度污染,遵循清洁单元化操作。ICU一旦检出多重耐药菌感染患者,应强化环境表面的清洁与消毒,增加清洁与消毒频率,根据病原体特点选用适宜的消毒剂进行消毒。定期开展ICU环境清洁与消毒质量评估工作。安装空气净化系统的ICU,空气净化系统出、回风口应每周清洁消毒。采用室内循环风消毒净化设备保持密闭ICU内的空气相对洁净,定期对空气过滤器进行检查、清洗消毒及更换。
本研究结果显示:虽然对照组患者感染前二联抗菌药物使用平均日数、导尿管留置平均日数和中心静脉置管平均日数均高于病例组,但病例组患者感染前ICU入住率、中心静脉导管留置率和导尿管留置率均高于对照组。可能由于本研究对照组中存在个别患者病情重,从而出现了上述结果。后续研究中应纳入能够反映患者病情等级分级的变量,比较病例组和对照组间患者的病情严重程度,并探讨患者病情严重程度是否为影响多重耐药鲍曼不动杆菌下呼吸道医院感染发生的危险因素。
泌尿道插管等侵入性操作会损伤患者的皮肤或黏膜,破坏机体的防御屏障,使病原体更加容易入侵机体,为环境和皮肤中的多重耐药菌入侵提供机会[15]。在分层Cox模型来拟合配对logistic模型控制其他混杂因素后发现,感染前留置导尿管是患者MDR-AB感染发生的独立危险因素(P<0.05)。尤其ICU内泌尿道插管的危重患者,应严格控制泌尿道插管的适应证,严格执行无菌操作。
本研究中患者感染菌株对庆大霉素、左氧氟沙星、妥布霉素、阿米卡星、复方磺胺甲
综上所述,预防和控制ICU患者多重耐药菌医院感染是一项长期而艰难的工作。应继续加强医务人员手卫生,严格执行《医务人员手卫生规范》,遵守无菌技术操作规程。加强对ICU环境的清洁与消毒工作,对多重耐药菌感染患者严格实施隔离措施。在此基础上,微生物实验室检出多重耐药菌株后,应及时反馈给相关临床科室及医院感染管理部门,并定期为临床科室提供抗菌药物敏感报告及耐药趋势。医院感染管理部门应监督临床科室多重耐药菌感染预防与控制措施的落实情况。临床医务人员对感染患者应及时采集标本送检,必要时开展主动筛查,以及时发现、早期诊断多重耐药菌感染与定植患者,及时实施接触隔离[4]。多部门协作,共同控制ICU患者多重耐药菌医院感染的发生。
| [1] |
Yang YS, Lee YT, Huang TW, et al. Acinetobacter baumannii nosocomial pneumonia:is the outcome more favorable in non-ventilated than ventilated patients?[J]. BMC Infect Dis, 2013, 13: 142. DOI:10.1186/1471-2334-13-142 |
| [2] |
Guzmán-Herrador B, Díaz Molina C, Allam MF, et al. Underlying illness severity and outcome of nosocomial pneumonia:prospective cohort study in intensive care unit[J]. J Hosp Infect, 2014, 86: 53-56. DOI:10.1016/j.jhin.2013.09.014 |
| [3] |
梁建峰, 李智勇, 张岩, 等. 应用多因素logistic回归模型分析影响ICU患者预后的相关因素:一项连续12年1299例病例的回顾性队列研究[J]. 中华危重病急救医学, 2017, 29(7): 602-607. DOI:10.3760/cma.j.issn.2095-4352.2017.07.006 |
| [4] |
Tajeddin E, Rashidan M, Razaghi M, et al. The role of the intensive care unit environment and health-care workers in the transmission of bacteria associated with hospital acquired infections[J]. J Infect Public Health, 2016, 9(1): 13-23. DOI:10.1016/j.jiph.2015.05.010 |
| [5] |
World Health Organization. WHO publishes list of bacteria for which new antibiotics are urgently needed. (WHO, Geneva, 2017)[EB/OL].[2017-02-07] (2018-08-01).https://www.who.int/medicines/news/bacteria-antibiotics-needed/en/.
|
| [6] |
周华, 周建英, 俞云松. 中国鲍曼不动杆菌感染诊治与防控专家共识解读[J]. 中国循证医学杂志, 2016, 16(1): 26-29. |
| [7] |
Banerjee T, Mishra A, Das A, et al. High prevalence and endemicity of multidrug resistant Acinetobacter spp. in intensive care unit of a tertiary care hospital, Varanasi, India[J]. J Pathog, 2018, 2018: 9129083. |
| [8] |
Fournier PE, Vallenet D, Barbe V, et al. Comparative genomics of multidrug resistance in Acinetobacter baumannii[J]. PloS Genet, 2006, 2(1): e7. DOI:10.1371/journal.pgen.0020007 |
| [9] |
Fu Q, Ye H, Liu S. Risk factors for extensive drug-resistance and mortality in geriatric inpatients with bacteremia caused by Acinetobacter baumannii[J]. Am J Infect Control, 2015, 43(8): 857-860. DOI:10.1016/j.ajic.2015.03.033 |
| [10] |
宋希, 季媛媛, 吴会玲, 等. ICU院内感染病原学分布及耐药性分析[J]. 实用预防医学, 2017, 24(11): 1385-1387. DOI:10.3969/j.issn.1006-3110.2017.11.031 |
| [11] |
Torres A. ICU-acquired pneumonia:is it time to use this term?[J]. Curr Opin Crit Care, 2018, 24: 323-324. DOI:10.1097/MCC.0000000000000539 |
| [12] |
Stéphan F, Zarrouki Y, Mougeot C, et al. Non-ventilator ICU-acquired pneumonia after cardiothoracic surgery:accuracy of diagnostic tools and outcomes[J]. Respir Care, 2016, 6(3): 324-332. |
| [13] |
Ferrer M, Torres A. Epidemiology of ICU-acquired pneumonia[J]. Curr Opin Crit Care, 2018, 24(5): 325-331. DOI:10.1097/MCC.0000000000000536 |
| [14] |
Behnia M, Logan SC, Fallen L, et al. Nosocomial and ventilator-associated pneumonia in a community hospital intensive care unit:a retrospective review and analysis[J]. BMC Res Notes, 2014, 7: 232. DOI:10.1186/1756-0500-7-232 |
| [15] |
刘椿, 张志明, 曹延林, 等. 2011年至2017年骨科住院患者多重耐药菌反复感染的危险因素分析[J]. 中华创伤骨科杂志, 2018, 20(5): 419-424. DOI:10.3760/cma.j.issn.1671-7600.2018.05.009 |
| [16] |
Zhang Y, Yao Z, Zhan S, et al. Disease burden of intensive care unit-acquired pneumonia in China:a systematic review and meta-analysis[J]. Int J Infect Dis, 2014, 29: 84-90. DOI:10.1016/j.ijid.2014.05.030 |



